Piotr Sokala specjalista chirurgii ogólnej i naczyniowej
Skleroterapia
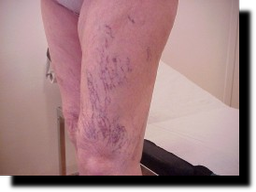
Skleroterapia żył (obliteracja, piankowanie , ostrzykiwanie , sklerotyzacja).
UWAGA!
Poniższy tekst ma charakter edukacyjny dla pacjenta przygotowującego się do zabiegów skleroterapii żył. Każdy pacjent powinien uważnie przeczytać ten materiał kilka dni przed
planowanymi zabiegami, aby mieć czas na rozwianie wszelkich ewentualnych wątpliwości oraz uzyskanie odpowiedzi na wszystkie wynikłe dodatkowo pytania od lekarza wykonującego zabiegi.
Zabiegi skleroterapii polegają na wstrzyknięciu do światła żył różnego rozmiaru środków medycznych powodujących celowo zapalenie sklerotyzowanej żyły, aby w konsekwencji doprowadzić do jej zarośnięcia. W przypadku bardzo drobnych żył dopuszczalne jest wstrzykiwanie leku obliterującego w małym stężeniu i ilości w bezpośrednią okolicę żyły (czasem ostrzykiwane żyłki są tak małe, że nie ma tak cienkich igieł, aby podać lekarstwo do ich światła).
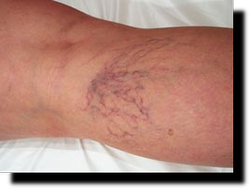
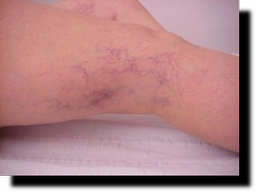
Jeśli ostrzykiwane są najdrobniejsze żyłki zwane „pajączkami” oczekujemy ich zanikania, w przypadku większych lub dużych żył spodziewamy się ich wykrzepienia i zarośnięcia a w konsekwencji braku przepływu krwi ustąpienia lub poprawy objawów niewydolności żylnej.
Zabiegi skleroterapii wykonywane są:
- ze wskazań kosmetycznych i mają na celu usunięcie „pajączków” i drobnych żylaków bez znaczenia hemodynamicznego
- ze wskazań leczniczych i mają na celu nie tyle poprawę kosmetyczną co ustąpienie lub poprawę objawów niewydolności żylnej; (żylaki ze znaczeniem hemodynamicznym, żylaki w okolicy owrzodzenia skóry, wyprysk skóry w okolicy żylaka , żylaki w obszarze zmian dermatologicznych np. łuszczycy);
Pozostałe przypadki to:
- wskazania specjalne – z ograniczeniem (żylaki w okolicy kostki przyśrodkowej, żylaki w ciąży, żylaki w okolicy sromu , malformacje naczyniowe )
Przeciwwskazania do skleroterapii to:
- unieruchomienie Pacjenta
- znana alergia na środki obliterujące
- ciężkie choroby układowe
- krytyczne zakrzepice żył powierzchownych i głębokich
- miejscowa lub ogólna infekcja
- niedokrwienie kończyn z powodu zaawansowanej miażdżycy lub zmian cukrzycowych
- ciąża w I trymestrze lub po 36 tygodniu
- obrzęki podudzi
- ogólny zły stan zdrowia
- alergie
- choroby krwi – trombofilie
- niektóre wady serca
Do każdego zabiegu skleroterapii należy odpowiednio przygotować każdego Pacjenta. Poza lekarskim badaniem kwalifikacyjnym przygotowanie polega na:
- wykonaniu u każdego Pacjenta badania usg żył metodą dopplerowską w celu oceny możliwości i zakresu planowanego zabiegu skleroterapii;
- zapewnienia Pacjentom możliwości zaopatrzenia się w odpowiednie wyroby kompresyjne niezbędne do stosowania po każdym zabiegu skleroterapii (w zależności od zakresu zabiegu podkolanówki, pończochy lub rajstopy medyczne o I lub II stopniu kompresji – do stosowania ucisku możliwe jest stosowanie bandaża elastycznego, jednak zazwyczaj znacznie wygodniejsze i bardziej praktyczne są gotowe wyroby);
- odpowiedniej wcześniejszej edukacji Pacjenta;
Pacjent, u którego będzie stosowana skleroterapia żył musi wiedzieć:
- dlaczego będzie miał wykonywany zabieg skleroterapii żył;
- w jaki sposób i gdzie zabieg będzie wykonywany;
- jakiego środka obliterującego będzie używał lekarz;
- czego oczekujemy po prawidłowo wykonanym zabiegu;
- jaki jest typowy przebieg i objawy występujące po skleroterapii;
- po jakim czasie znikają „pajączki”;
- jakie mogą być ewentualne skutki niepożądane czy też powikłania po skleroterapii;
- jak należy postępować bezpośrednio jak i w dalszym okresie po zabiegu skleroterapii;
Pacjent powinien mieć możliwość bezpośredniego kontaktu telefonicznego z lekarzem wykonującym zabiegi skleroterapii, aby w razie wystąpienia niepożądanych lub niepokojących objawów móc je szybko skonsultować!
Przebieg zabiegu skleroterapii żył
Typowo przeprowadzany zabieg skleroterapii trwa około 15-20min. W czasie zabiegu lekarz wstrzykuje określone ilości leki obliterującego do światła żyły lub wyjątkowo w bezpośrednie jej sąsiedztwo. Zabiegi wykonywane są różnymi technikami – najczęściej Pacjent leży na stole zabiegowym lub na ruchomym stole flebologicznym i zabiegi wykonywane są w pozycji leżącej pacjenta lub stojącej i leżącej. W przypadku ostrzykiwania dużych żylaków, pni żylnych powierzchownych lub żył przeszywających – tzw. perforatorów zabieg powinien być wykonywany pod kontrolą aparatu do usg żył. W przypadku ostrzykiwania „pajączków” i drobnych żylaków nie jest konieczna bezpośrednia kontrola usg.
Podczas zabiegu skleroterapii używa się różne ilości środków obliterujących w zależności od stosowanego stężenia. Zazwyczaj podczas pierwszej wizyty stosuje się jedną ampułkę najmniejszego stężenia, aby uniknąć ewentualnych skutków reakcji uczuleniowych. Następne wizyty odbywają się najczęściej w odstępach tygodniowych. Po wykonaniu kilku zabiegów ostrzykiwania „pod rząd”, niektórzy lekarze stosują dłuższą – kilkutygodniową przerwę w celu oceny skuteczności zabiegu. Po zakończonym cyklu skleroterapii zaleca się kontrolne wizyty co rok , aby odpowiednio wcześnie móc podjąć ponowne leczenie obliterujące. Żylaki niestety mają tendencję do nawracania. Obecnie bardzo często stosuje się do wstrzykiwania pianę wytworzoną bezpośrednio przed nakłuciem żyły z stosowanego leku obliterującego.
W czasie przeprowadzania zabiegu konieczna jest współpraca i komunikacja Pacjenta z lekarzem. Pacjent musi informować lekarza o wystąpieniu bolesności podczas wstrzykiwania leku, co może świadczyć o wydostaniu się środka obliterującego poza żyłę. Lekarz musi wiedzieć o takiej sytuacji.
Bezpośrednio po wykonanym zabiegu Pacjent musi mieć zastosowaną kompresję najczęściej w postaci medycznych pończoch uciskowych, czasami dodatkowo stosuje się miejscowy ucisk na ostrzykiwane miejsca w postaci pozwijanych gazików lub specjalnych tamponów, które mają specjalnie ucisnąć ostrzykiwane miejsca. O konieczności stosowaniu takich dodatkowych zabiegów decyduje lekarz. Stosowanie odpowiedniej zalecanej przez lekarza kompresji jest konieczne do prawidłowego przebiegu leczenia, zapobiega zjawiskom niepożądanym i powikłaniom. Pierwszy opatrunek kompresyjny założony bezpośrednio po zabiegu powinien być utrzymany na nodze przez dobę, co w przypadku ostrzykiwania najdrobniejszych żyłek sprowadza się do przespania nocy bez zdejmowania pończoch. W przypadku skleroterapii większych żył zaleca się utrzymanie pierwszego opatrunku uciskowego nawet przez 5-7 dni – o czasie decyduje lekarz. Przyjmuje się , że po zabiegach skleroterapii wyroby kompresyjne stosujemy min. 3-4 tygodnie od ostatniego ostrzykiwania , a praktycznie im większe żylaki były ostrzykiwane tym lepiej im dłuższy okres kompresji. W przypadku skleroterapii „pajączków” okres kompresjoterapii może być krótszy.
Bezpośrednio po zabiegu skleroterapii każdy Pacjent musi bezwzględnie chodzić przez min. 30-45min.Nie można siedzieć czy tez leżeć, nie można wybrać się w powrotną podróż np. samochodem (autobusem czy pociągiem) i dopiero potem chodzić – bezwzględnie konieczne jest chodzenie jak najdłużej , ale min. przez 30-45 min. bezpośrednio po wykonanym zabiegu ostrzykiwania żył. Przez pierwsze dni po zabiegu skleroterapii należy stosować aktywny tryb życia – wskazane są codzienne spacery.
Typowym zjawiskiem po prawidłowo przeprowadzonym zabiegu skleroterapii jest zaczerwienienie w okolicy ostrzykiwanej żyły, jej pogrubienie – wyczuwanie pod palcami, niewielki obrzęk i bolesność podczas ucisku. Zabieg skleroterapii ma wywołać celowo zapalenie żyły i tego typu objawy świadczą i jego skuteczności. Podczas ostrzykiwania perforatorów w/w objawy mogą dotyczyć żył powierzchownych w ostrzykiwanej okolicy i pojawić się nawet po około tygodniu co również jest typowym zjawiskiem.
Po zabiegu skleroterapii w razie dolegliwości bólowych można stosować leki przeciw bólowe ogólnodostępne takie jak np. Paracetamol. Można stosować chłodzenie miejsc ostrzykiwanych , co zmniejsza obrzęk i łagodzi dolegliwości bólowe. (np. położenie na miejscu ostrzykniętym osłoniętej mrożonki z lodówki lub woreczka z zimna wodą).
W przypadku ostrzykiwania bardzo drobnych naczyń żylnych pojawiające się po zabiegu zasinienia i przebarwienia skóry są zjawiskiem normalnym. Zasinienia znikają najczęściej do dwóch tygodni, przebarwienia skóry mogą utrzymywać się nawet do pół roku po zabiegu. Po skleroterapii dużych zylaków lub pni żylnych zgrubienia na przebiegu żył mogą utrzymywać się wiele miesięcy.
Po zabiegach skleroterapii nie powinno się stosować zabiegów rozgrzewających kończyny np. gorące kąpiele, sauna, solarium , plaża. Po ciepłej kąpieli zalecane jest stosowanie chłodnego prysznicu na kończyny dolne.
Jak po każdym, nawet najdrobniejszym zabiegu także po skleroterapii możliwe są niestety zjawiska niepożądane takie jak
- długo utrzymujące się przebarwienia skóry
- rozszerzenia się naczyń włosowatych – tzw. matting
- miejscowe reakcje alergiczne – pokrzywkowe
- miejscowe krwiaki po nakłuciach żył
- uszkodzenia nerwów mogących znajdować się w bezpośredniej okolicy ostrzykiwanych większych żylaków
- miejscowe powrózkowate nacieki w bezpośredniej okolicy i na przebiegu ostrzykiwanej żyły
- zakrzep w świetle żylaka – może wymagać nakłucia lub drobnego nacięcia w celu jego usunięcia
- alergie kontaktowe na plastry
- większość tych zjawisk ustępuje samoistnie i nie wymaga leczenia
Poważniejsze powikłania możliwe do wystąpienia po zabiegach skleroterapii żył występują bardzo rzadko, jednak mogą to być:
- owrzodzenia skóry – często spowodowane są pękaniem drobnych żyłek położonych bardzo powierzchownie śródskórnie podczas ostrzykiwania i przedostaniem się leku obliterującego bezpośrednio w okolicę naskórka, owrzodzenia te są niewielkie, goją się bez pozostawienia większych blizn, ale nawet przez kilka tygodni
- omyłkowe podanie leku w większym stężeniu i większej ilości poza światło żyły może spowodować martwice tkanki podskórnej i w wyniku jej następowego zakażenia może prowadzić do powstania ropowicy np. podudzia
- omyłkowe podanie leku obliterującego dotętniczo zamiast dożylnie może spowodować wystąpienie rozległych martwic skóry i tkanki podskórnej, w zakresie unaczynienia przez ostrzykniętą tętnicę. W takim przypadku pacjenci powinni być hospitalizowani w oddziałach chirurgicznych najlepiej naczyniowych.
- Zakrzepice żył głębokich i zatorowość płucna
Przy prawidłowym postępowaniu oraz odpowiednim doświadczeniu skleroterapia jest metodą bezpieczną i bardzo korzystną dla Pacjentów. W połączeniu z innymi metodami i przy odpowiednim zastosowaniu stanowi cenną metodę w kompleksowym leczeniu niewydolności żył powierzchownych. Pomimo pełnej odpłatności jest metoda stosunkowo mało kosztowną w porównaniu do np. konieczności leczenia operacyjnego i miesięcznej niezdolności do pracy. Po każdym zabiegu skleroterapii, pacjent zachowuje pełną sprawność i aktywność ruchową – wraca do pełnej aktywności zawodowej i osobistej – nie ma potrzeby hospitalizacji.
Opracował: Piotr Sokala – specjalista chirurgii ogólnej i naczyniowej
…………………………………………………………………………………………………………………
Odcinek dołączany do dokumentacji pacjenta.
Oświadczam, że zapoznałam/łem się opisem zabiegu skleroterapii żył dostępnym na stronie internetowej : piotrsokala.pl/skleroterapia , jestem poinformowana/ny o jego zakresie oraz o ewentualnych zagrożeniach i powikłaniach. Tekst jest dla mnie zrozumiały. Wyrażam zgodę na jego wykonanie.
………………………………………………………………
Miejscowość, data , czytelny podpis
………………………………………………………………………………………………………………………