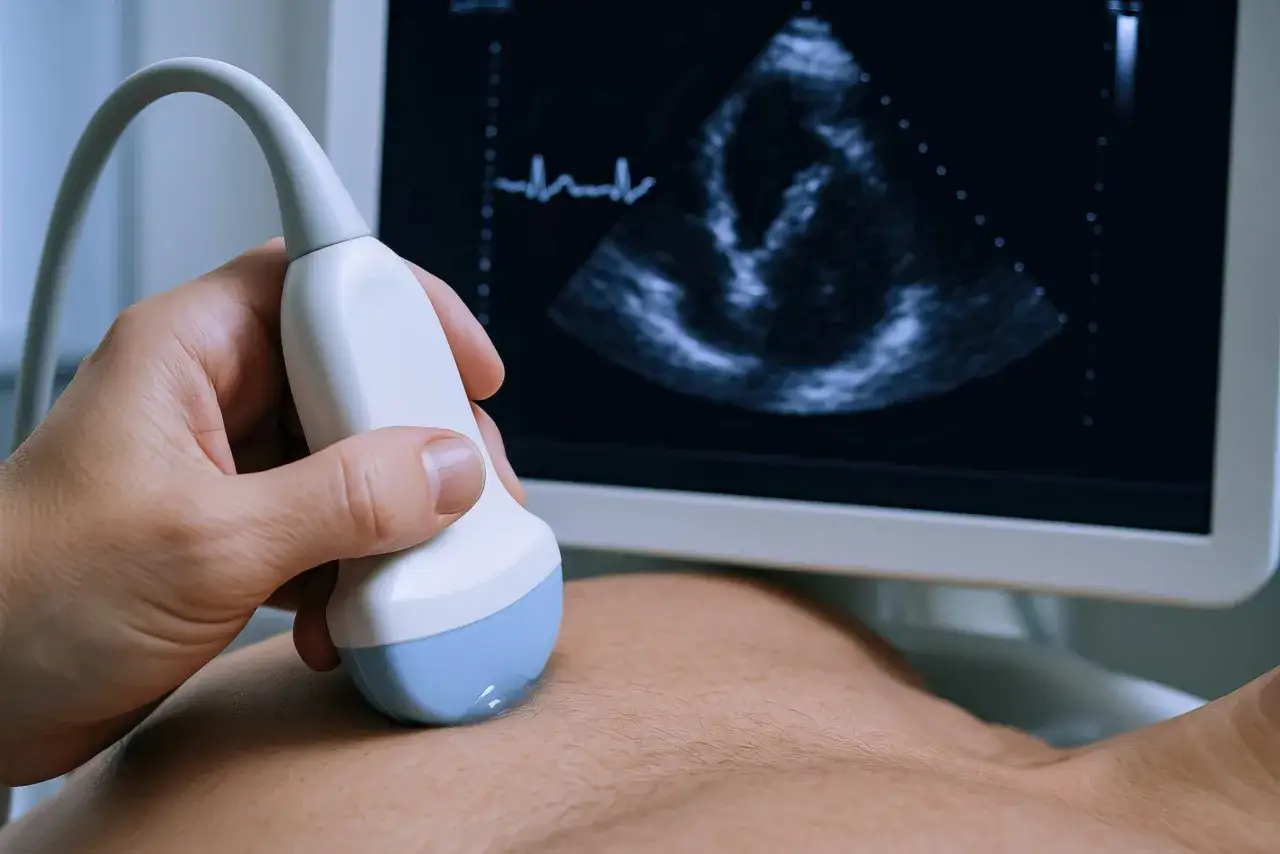
Najkrócej echo serca ocenia budowę, funkcję i przepływ krwi
- Pokazuje jamy serca, ściany, zastawki i osierdzie.
- Doppler ocenia kierunek i prędkość przepływu krwi przez serce.
- Najczęściej wykrywa wady zastawek, osłabienie kurczliwości, przerost ścian i płyn w osierdziu.
- Prawidłowy wynik nie wyklucza całkowicie choroby wieńcowej ani wszystkich zaburzeń rytmu.
- Badanie przezklatkowe zwykle nie wymaga specjalnego przygotowania, a przezprzełykowe wymaga bycia na czczo.
- Frakcja wyrzutowa lewej komory około 50-70% jest zazwyczaj uznawana za prawidłową.
Co pokazuje echo serca w praktyce
Ja patrzę na echokardiografię przede wszystkim jak na badanie, które łączy anatomię z funkcją. W jednym obrazie widać, jak wyglądają jamy serca, jak pracują zastawki, jak układa się przepływ krwi i czy mięsień nie jest przeciążony. To właśnie dlatego echo tak często porządkuje diagnostykę szybciej niż same objawy.
| Obszar oceny | Co pokazuje echo | Dlaczego to ważne |
|---|---|---|
| Jamy serca | Wielkość i kształt przedsionków oraz komór | Powiększenie bywa śladem nadciśnienia, wady zastawki albo kardiomiopatii |
| Mięsień sercowy | Grubość ścian i ruch kurczliwy | Pomaga ocenić przerost, osłabienie pracy serca i skutki niedokrwienia |
| Zastawki | Ich otwieranie, domykanie i szczelność | Wykrywa zwężenie oraz niedomykalność, czyli dwie najczęstsze grupy wad zastawkowych |
| Doppler | Kierunek i prędkość przepływu krwi | Pokazuje przecieki, gradienty ciśnień i pośrednio sugeruje nadciśnienie w krążeniu płucnym |
| Osierdzie i aorta | Płyn wokół serca oraz część aorty | Ważne przy bólu w klatce piersiowej, duszności i podejrzeniu ostrych powikłań krążeniowych |
Najbardziej lubię w tym badaniu to, że nie zatrzymuje się na obrazie. Dla mnie ważne są też parametry liczbowe: frakcja wyrzutowa, gradienty przez zastawki, wielkość przedsionków i grubość ścian. To właśnie one często przesądzają, czy problem jest łagodny, czy wymaga dalszej diagnostyki. To prowadzi prosto do pytania, jakie nieprawidłowości echo wykrywa najczęściej.
Jakie nieprawidłowości echo wykrywa najczęściej
Ja najczęściej grupuję wyniki echo w kilka prostych kategorii. Taki podział pomaga nie tylko lekarzowi, ale też pacjentowi, bo łatwiej zrozumieć, czy problem dotyczy zastawki, mięśnia, przepływu krwi czy osierdzia.
- Wady zastawek - echo dobrze pokazuje zwężenie i niedomykalność zastawki aortalnej, mitralnej, trójdzielnej i płucnej. W praktyce to jedna z najczęstszych przyczyn szmeru sercowego.
- Powiększenie jam serca i przerost ścian - zwykle wynikają z długotrwałego nadciśnienia, przeciążenia objętościowego albo kardiomiopatii. To sygnał, że serce od dawna pracuje w trudniejszych warunkach.
- Osłabienie kurczliwości po niedokrwieniu - echo widzi ruch ścian serca, więc może pokazać obszary pracujące słabiej po zawale lub przy istotnym niedokrwieniu.
- Niewydolność serca - nie zawsze oznacza niską frakcję wyrzutową. Zdarza się też niewydolność z zachowaną frakcją wyrzutową, więc prawidłowa liczba sama w sobie nie zamyka tematu.
- Wady wrodzone i przecieki - ubytki przegrody, przetrwały otwór owalny czy inne nieprawidłowe połączenia między jamami serca mogą być wychwycone, zwłaszcza gdy badanie jest dokładne.
- Płyn w osierdziu, skrzepliny i zmiany w aorcie - to rzadsze znaleziska, ale klinicznie bardzo ważne, bo czasem wymagają pilniejszej reakcji.
To też powód, dla którego przy obrzękach kostek nie patrzę wyłącznie na żyły nóg. Jeśli dochodzi duszność, spadek tolerancji wysiłku albo szybkie męczenie, echo pomaga sprawdzić, czy tło nie jest sercowe. Z tego miejsca łatwo przejść do drugiej strony medalu, czyli ograniczeń badania.
Czego echo nie pokaże dobrze i kiedy potrzebne są inne testy
Echo serca jest bardzo użyteczne, ale nie zastępuje wszystkich badań. Najważniejsze ograniczenie dotyczy tętnic wieńcowych: zwykłe echo nie pokazuje ich drożności tak dobrze jak angio-CT czy koronarografia. Potrafi za to wychwycić pośrednie skutki niedokrwienia, na przykład zaburzenia ruchu ścian.
| Sytuacja | Co daje echo | Co zwykle dołącza się dalej |
|---|---|---|
| Podejrzenie choroby wieńcowej | Ocenia pośrednie skutki niedokrwienia i pracę ścian serca | EKG, troponiny, próba wysiłkowa, stres echo, angio-CT lub koronarografia |
| Zaburzenia rytmu | Pokazuje konsekwencje arytmii dla serca | EKG i Holter, bo echo nie zapisuje samego rytmu w czasie dłuższym niż badanie |
| Podejrzenie skrzepliny albo infekcyjnego zapalenia wsierdzia | Bywa przydatne, ale nie zawsze wystarczająco dokładne | Często echo przezprzełykowe, które lepiej widzi struktury położone głębiej |
| Dokładna ocena tkanek mięśnia sercowego | Pokazuje ogólną funkcję i kurczliwość | Rezonans serca, gdy potrzebny jest bardziej szczegółowy obraz tkanek |
W praktyce ważne jest jedno: prawidłowe echo nie wyklucza całkowicie choroby wieńcowej ani nie tłumaczy wszystkich dolegliwości. Jeśli ktoś ma ból w klatce piersiowej, napady duszności albo kołatania, lekarz dobiera badania tak, żeby zobaczyć zarówno strukturę serca, jak i jego elektrykę oraz naczynia. To naturalnie prowadzi do pytania, jak wygląda samo badanie i które jego warianty wybiera się najczęściej.
Jak wygląda badanie i jak się przygotować
Standardowe echo przezklatkowe jest proste: leżysz na lewym boku, na klatkę trafia żel, a głowica zbiera obraz serca w czasie rzeczywistym. Zwykle nie wymaga specjalnego przygotowania i najczęściej trwa krócej niż godzinę. Badanie jest nieinwazyjne i nie wykorzystuje promieniowania.
| Rodzaj badania | Kiedy ma największy sens | Przygotowanie | Orientacyjny czas |
|---|---|---|---|
| TTE, czyli echo przezklatkowe | Większość rutynowych kontroli i pierwsza ocena serca | Zwykle bez specjalnego przygotowania, bez bycia na czczo | Najczęściej mniej niż godzina |
| TEE, czyli echo przezprzełykowe | Gdy trzeba dokładniej ocenić zastawki, skrzepliny, wsierdzie albo aortę | Bycie na czczo co najmniej 6 godzin; badanie zwykle z miejscowym znieczuleniem gardła | Zwykle około 10-15 minut |
| Stress echo, czyli echo obciążeniowe | Przy podejrzeniu niedokrwienia lub ocenie rezerwy pracy serca | W zależności od wariantu: wysiłek fizyczny albo lek obciążający serce | Dłużej niż badanie spoczynkowe |
Jeśli obraz jest słabszy, znaczenie ma tak zwane okno akustyczne, czyli warunki, w których ultradźwięki przechodzą przez klatkę piersiową i dają czytelny obraz. To właśnie dlatego czasem ten sam pacjent ma bardzo dobry opis w jednym gabinecie i mniej pełny w innym, mimo że sprzęt wygląda podobnie. Po procedurze najważniejsze staje się już nie samo „czy coś było widać”, tylko jak czytać wynik bez nadinterpretacji.
Jak czytać wynik, żeby nie wyciągnąć błędnych wniosków
W opisie echo zawsze szukam kilku punktów, bo pojedyncza liczba rzadko wystarcza do uczciwej oceny. Sama frakcja wyrzutowa nie mówi wszystkiego, podobnie jak sam zapis o „prawidłowym wyniku” nie zamyka diagnostyki, jeśli objawy są wyraźne.
| Parametr | Na co zwrócić uwagę |
|---|---|
| Frakcja wyrzutowa lewej komory | Około 50-70% zwykle uznaje się za prawidłowe; 41-49% to wartości łagodnie obniżone, a 40% i mniej sugeruje wyraźniejsze osłabienie pompy |
| Wielkość jam serca | Powiększenie może świadczyć o przeciążeniu, nadciśnieniu, wadzie zastawki albo niewydolności serca |
| Grubość ścian i masa mięśnia | Przerost bywa skutkiem wieloletniego nadciśnienia lub pracy serca pod zwiększonym obciążeniem |
| Funkcja zastawek | Ważne są stopień zwężenia, stopień niedomykalności i to, czy wada rzeczywiście wpływa na przepływ krwi |
| Funkcja rozkurczowa | Pokazuje, jak serce napełnia się krwią między uderzeniami; bywa zaburzona nawet przy zachowanej frakcji wyrzutowej |
| Ciśnienie w krążeniu płucnym i płyn w osierdziu | To elementy, które mogą tłumaczyć duszność, osłabienie albo pogorszenie tolerancji wysiłku |
To tutaj najłatwiej o błąd: ktoś widzi „EF w normie” i uznaje, że wszystko jest w porządku. A przecież niewydolność serca z zachowaną frakcją wyrzutową istnieje naprawdę i może dawać duszność, męczliwość czy obrzęki. Ja zawsze powtarzam, że opis echo trzeba czytać razem z objawami, a nie zamiast nich. To już prowadzi do najważniejszego pytania praktycznego: kiedy wynik rzeczywiście zmienia dalsze postępowanie.
Kiedy echo serca uruchamia dalszą diagnostykę
Wynik echo ma największą wartość wtedy, gdy pomaga podjąć decyzję, a nie tylko zamyka dokumentację. Jeśli opis pokazuje dużą niedomykalność zastawki, wyraźnie obniżoną kurczliwość, świeże zaburzenia ruchu ścian, płyn w osierdziu albo podejrzenie skrzepliny, konsultacji nie warto odkładać. W takich sytuacjach echo nie jest końcem procesu, tylko jego początkiem.
- Przy duszności i obrzękach nóg - echo pomaga odróżnić przeciążenie serca od problemu żylnego lub mieszanego.
- Przy bólu w klatce piersiowej - wynik trzeba zestawić z EKG, markerami sercowymi i oceną ryzyka niedokrwienia.
- Przy szmerze sercowym - badanie często odpowiada, czy za szmer odpowiada wada zastawki, czy zjawisko ma mniejsze znaczenie kliniczne.
- Przy kołataniu serca i osłabieniu - echo ocenia skutki arytmii, ale nie zastępuje Holtera ani EKG.
Jeśli objawy są nowe, nasilają się albo obejmują jednocześnie serce i krążenie obwodowe, traktuję echo jako bardzo dobry punkt wyjścia, ale nie jako ostatni krok. Właśnie tak badanie staje się praktycznym narzędziem diagnostycznym, a nie tylko kolejnym wydrukiem z pracowni.