Przyspieszone bicie serca nie zawsze oznacza coś groźnego, ale też nie powinno być zbywane wzruszeniem ramion. W tym artykule wyjaśniam, czym jest tachykardia, skąd się bierze, jakie daje objawy, jak odróżnić reakcję organizmu od zaburzenia rytmu oraz kiedy potrzebna jest szybka pomoc lekarska. Dorzucam też praktyczne wskazówki, które pomagają ocenić sytuację bez paniki i bez zgadywania.
Najważniejsze fakty o szybkim rytmie serca
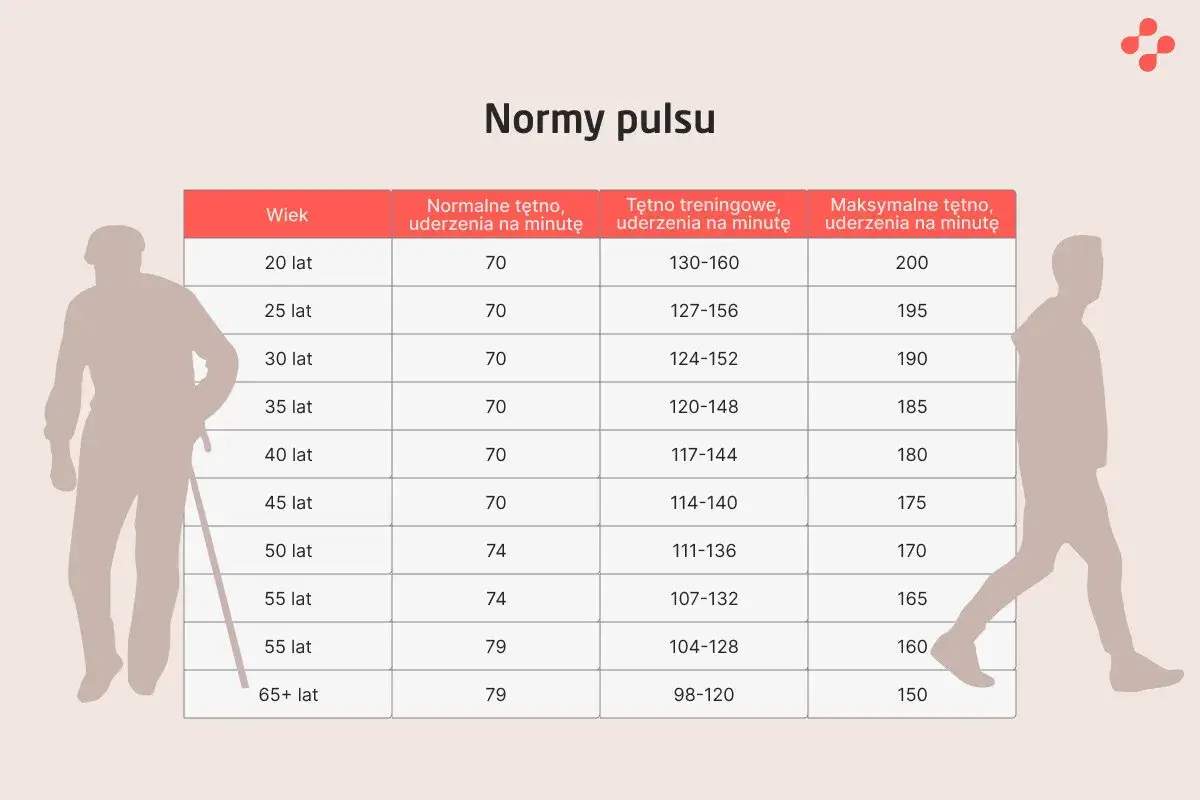
- U dorosłych tachykardią najczęściej nazywa się tętno spoczynkowe powyżej 100 uderzeń na minutę.
- Nie każdy szybki puls jest chorobą - wysiłek, stres, gorączka, odwodnienie, kofeina czy nikotyna mogą dawać podobny efekt.
- Niepokojące są zwłaszcza ból w klatce piersiowej, duszność, omdlenie, silne zawroty głowy i utrzymujące się kołatanie w spoczynku.
- Podstawą diagnostyki jest zwykle EKG, a przy napadowych objawach często także Holter lub monitor zdarzeń.
- Leczenie zależy od przyczyny, a nie od samego przyspieszenia pulsu.
- Największą różnicę robi połączenie leczenia przyczyny, ograniczenia wyzwalaczy i uważnej obserwacji objawów.
Co oznacza tachykardia i kiedy mówimy o zbyt szybkim tętnie
Ja zaczynam od jednego prostego rozróżnienia: tachykardia to nie nazwa jednej konkretnej choroby, tylko opis stanu, w którym serce bije za szybko. U dorosłego w spoczynku najczęściej przyjmuje się granicę około 100 uderzeń na minutę. To ważne, bo ten sam puls może być zupełnie normalny po biegu, a niepokojący, jeśli pojawia się bez wysiłku i nie chce zwolnić.W praktyce liczy się nie tylko liczba, ale też kontekst. U osoby zestresowanej, przegrzanej, odwodnionej albo po kawie szybki rytm serca bywa fizjologiczną odpowiedzią organizmu. U kogoś, kto siedzi spokojnie, a mimo to czuje wyraźne kołatanie, sytuacja wygląda inaczej. U dzieci i nastolatków normy tętna są wyższe niż u dorosłych, więc nie wolno przenosić tych samych wartości jeden do jednego.
Warto też odróżnić samą tachykardię od kołatania serca. Kołatanie to odczucie, że serce „bije mocniej” albo „za szybko”, natomiast tachykardia to obiektywnie przyspieszony rytm. Te dwa zjawiska często występują razem, ale nie są tym samym.
| Typ | Jak zwykle wygląda | Dlaczego ma znaczenie |
|---|---|---|
| Tachykardia zatokowa | Serce bije szybciej, ale rytm nadal pochodzi z naturalnego rozrusznika. | Często jest reakcją na gorączkę, wysiłek, stres, odwodnienie albo ból. |
| Częstoskurcz nadkomorowy | Napad zwykle zaczyna się i kończy nagle, a puls bywa bardzo szybki i regularny. | Wymaga oceny, bo może nawracać i dawać wyraźne objawy. |
| Częstoskurcz komorowy | Źródło pobudzenia leży w komorach serca. | To stan potencjalnie groźny, który wymaga pilnej pomocy. |
Najważniejsze pytanie brzmi więc nie „czy serce bije szybko”, tylko „dlaczego bije szybko właśnie teraz”. Od odpowiedzi na to pytanie zależy cały dalszy tok postępowania.
Skąd bierze się przyspieszone bicie serca
Przyczyny można podzielić na dwie grupy: codzienne, często odwracalne, oraz medyczne, które wymagają diagnostyki. W pierwszej grupie najczęściej widzę wysiłek, stres, silne emocje, gorączkę, odwodnienie, brak snu, ból, alkohol, nikotynę i nadmiar kofeiny. To nie są drobiazgi - każdy z tych czynników może realnie podnieść tętno, bo serce reaguje na obciążenie całego organizmu.
W drugiej grupie są sytuacje, których nie warto zgadywać na własną rękę. Tachykardia może towarzyszyć anemii, nadczynności tarczycy, infekcji, zaburzeniom elektrolitowym, chorobom serca, niedotlenieniu, a czasem także działaniu niektórych leków lub używek. Jeśli szybki puls pojawia się bez wyraźnej przyczyny, wraca albo utrzymuje się w spoczynku, szukałbym już tła medycznego, a nie tylko „gorszego dnia”.
Przyczyny, które często mijają po uspokojeniu sytuacji
- Wysiłek fizyczny.
- Stres, lęk, silne emocje.
- Gorączka i infekcja.
- Odwodnienie, zwłaszcza po upale lub intensywnym poceniu.
- Kawa, napoje energetyczne, nikotyna i alkohol.
Przeczytaj również: Tętno spoczynkowe - jakie są normy i kiedy powinno niepokoić?
Przyczyny, które warto sprawdzić medycznie
- Anemia i utrata krwi.
- Nadczynność tarczycy.
- Zaburzenia elektrolitowe, zwłaszcza potasu i magnezu.
- Zaburzenia rytmu serca.
- Choroby serca i stany niedotlenienia.
Jakie objawy są typowe, a które powinny zaniepokoić
Najczęstsze objawy to uczucie mocnego kołatania, „łopotanie” serca w klatce piersiowej albo w gardle, przyspieszony oddech, osłabienie, zawroty głowy i niepokój. Czasem dochodzi też uczucie ucisku w klatce piersiowej albo wrażenie, że organizm nie nadąża z wysiłkiem. Sama tachykardia bywa wtedy tylko jednym z elementów większego obrazu.
Ja szczególnie zwracam uwagę na objawy alarmowe. Jeśli szybki rytm serca łączy się z bólem w klatce piersiowej, dusznością, omdleniem, prawie omdleniem, wyraźnym osłabieniem, zimnymi potami albo nagłym pogorszeniem stanu ogólnego, nie czekałbym na „aż przejdzie”. W Polsce w takiej sytuacji właściwy jest pilny kontakt z pomocą medyczną pod numerem 112 lub 999.| Sytuacja | Co to może oznaczać | Co zrobić |
|---|---|---|
| Po wysiłku, stresie lub kawie | Reakcja fizjologiczna organizmu | Odpocząć, napić się wody, obserwować, czy puls wraca do normy |
| W spoczynku, bez jasnej przyczyny | Możliwa tachykardia wymagająca diagnostyki | Umówić wizytę lekarską, zwłaszcza jeśli epizody się powtarzają |
| Z dusznością, bólem w klatce lub omdleniem | Sytuacja potencjalnie pilna | Wezwać pomoc medyczną bez zwłoki |
Dobrym testem praktycznym jest pytanie: czy to tylko subiektywne kołatanie, czy też organizm realnie przestaje radzić sobie z rytmem i perfuzją? To prowadzi wprost do diagnostyki, bo bez niej łatwo pomylić zwykłą reakcję z arytmią.
Jak lekarz ustala przyczynę
W gabinecie zaczyna się od wywiadu i badania tętna, ale samo „przyspieszenie” rzadko wystarcza do postawienia rozpoznania. Najważniejsze jest to, czy epizod trwa teraz, czy pojawia się napadowo i znika. Jeśli objawy mijają po kilku minutach, zwykłe EKG może niczego nie uchwycić, dlatego często potrzebne jest dłuższe monitorowanie.
Podstawowym badaniem jest EKG, czyli zapis elektrycznej aktywności serca. Jeśli napady są krótkie albo pojawiają się rzadko, lekarz może zlecić Holter, czyli mały rejestrator noszony zwykle przez 24 godziny lub dłużej, albo monitor zdarzeń, który pomaga „złapać” epizod w momencie jego wystąpienia. To badania bardzo praktyczne, bo pokazują rytm serca w realnym życiu, a nie tylko przez kilka sekund w gabinecie.
Często dochodzą też badania krwi. Szuka się między innymi anemii, zaburzeń elektrolitowych i nieprawidłowej pracy tarczycy. W zależności od obrazu klinicznego lekarz może zlecić także echo serca, czyli badanie ultrasonograficzne oceniające budowę i pracę mięśnia sercowego.
Im bardziej napadowy i „uchwytny tylko na moment” jest problem, tym większa szansa, że potrzebne będzie dłuższe monitorowanie. I właśnie dlatego warto opisywać objawy precyzyjnie, zamiast mówić jedynie: „serce czasem bije mi za szybko”.
Jak leczy się tachykardię
Tutaj najważniejsza zasada brzmi: nie leczy się samego numeru, tylko przyczynę. Jeśli przyspieszony rytm serca wynika z gorączki, odwodnienia, anemii czy nadczynności tarczycy, samo „zwalnianie pulsu” bez poprawy tła może dać krótkotrwały efekt, ale nie rozwiąże problemu. W praktyce lekarz najpierw ustala, czy to tachykardia zatokowa, napadowy częstoskurcz nadkomorowy, czy coś z komór serca.
| Rodzaj | Najczęstsze postępowanie | Co warto zapamiętać |
|---|---|---|
| Tachykardia zatokowa | Leczenie gorączki, nawodnienie, wyrównanie anemii, korekta tarczycy, ograniczenie używek | To zwykle sygnał, że organizm jest obciążony |
| Częstoskurcz nadkomorowy | Manewry zwiększające napięcie nerwu błędnego, leki, czasem kardiowersja lub ablacja | Często ma napadowy charakter i może nawracać |
| Częstoskurcz komorowy | Pilna diagnostyka i leczenie szpitalne, czasem kardiowersja, leki lub inne procedury | To stan, którego nie wolno lekceważyć |
Kardiowersja to kontrolowany zabieg przywracający prawidłowy rytm serca, zwykle za pomocą energii elektrycznej albo leków, zależnie od sytuacji klinicznej. Ablacja z kolei polega na precyzyjnym wyłączeniu małego obszaru tkanki odpowiedzialnej za arytmię. Brzmi poważnie, ale w praktyce są to standardowe narzędzia współczesnej kardiologii, stosowane wtedy, gdy mają realną szansę pomóc.
W przypadku napadów nadkomorowych część osób otrzymuje instrukcję, jak bezpiecznie reagować na pierwszy objaw. Ja jednak nie polecałbym samodzielnego „leczenia na próbę”, jeśli napad jest pierwszy w życiu, bardzo silny albo towarzyszy mu ból w klatce, duszność lub omdlenie. To już nie jest sytuacja do eksperymentowania.
Największy błąd, jaki widzę, to traktowanie każdego szybkiego pulsu jak czegoś identycznego. A to właśnie rodzaj tachykardii decyduje o tym, czy wystarczy nawodnienie i odpoczynek, czy potrzebna jest pilna interwencja.
Co możesz zrobić samodzielnie, a czego lepiej nie robić
Jeśli objaw pojawia się nagle, pierwszym krokiem nie jest panika, tylko zatrzymanie się. Usiądź albo połóż się, oddychaj spokojnie i sprawdź puls po kilku minutach odpoczynku. Jeśli w ostatnich godzinach mało piłeś, był upał albo mocno się pociłeś, wypicie wody ma sens. Jeśli dołożyłeś do tego kawę, energetyki lub nikotynę, po prostu zanotuj to jako możliwy wyzwalacz.
- Odpocznij przez 5 minut i zmierz tętno na nadgarstku lub szyi.
- Policz uderzenia przez pełną minutę, jeśli rytm wydaje się nieregularny.
- Zapisz godzinę, czas trwania epizodu i objawy towarzyszące.
- Ogranicz kofeinę, alkohol, nikotynę i napoje energetyczne, jeśli zauważasz z nimi związek.
- Nie sięgaj po cudze leki przeciwarytmiczne ani „środki na serce” bez rozpoznania.
Nie polecałbym też ignorowania epizodów, które wracają. Nawet jeśli za każdym razem ustępują samoistnie, częste napady przyspieszonego rytmu serca zasługują na ocenę, bo z czasem potrafią się nasilać albo odsłonić problem, którego wcześniej nie było widać.
Jeżeli wiesz, że masz chorobę tarczycy, anemię, nadciśnienie albo inne schorzenia wpływające na krążenie, warto prowadzić krótką notatkę z epizodów. Dla lekarza to często cenniejsze niż bardzo ogólny opis typu „serce szybciej bije mi od czasu do czasu”.
Co warto zapamiętać o szybkim rytmie serca i kiedy działać bez zwłoki
Najkrócej mówiąc, szybkie bicie serca bywa zarówno fizjologiczną reakcją organizmu, jak i objawem zaburzenia rytmu albo innego problemu zdrowotnego. Samo w sobie nie przesądza o chorobie, ale jeśli pojawia się w spoczynku, nawraca albo łączy się z dusznością, bólem w klatce piersiowej, omdleniem czy wyraźnym osłabieniem, wymaga pilnej oceny.
W praktyce najlepsza strategia jest prosta: obserwować kontekst, mierzyć tętno po odpoczynku, zapisywać objawy i nie odkładać diagnostyki, jeśli epizody się powtarzają. Gdy serce przyspiesza bez jasnej przyczyny, lepiej sprawdzić, co się dzieje, niż czekać, aż organizm sam „wróci do normy”.
Jeśli chcesz myśleć o tym rozsądnie, zapamiętaj jedną rzecz: tachykardia nie jest diagnozą końcową, tylko sygnałem, który trzeba dobrze odczytać. Właśnie od tego zależy, czy wystarczy korekta stylu życia, czy potrzebna jest szybsza pomoc i leczenie przyczyny.