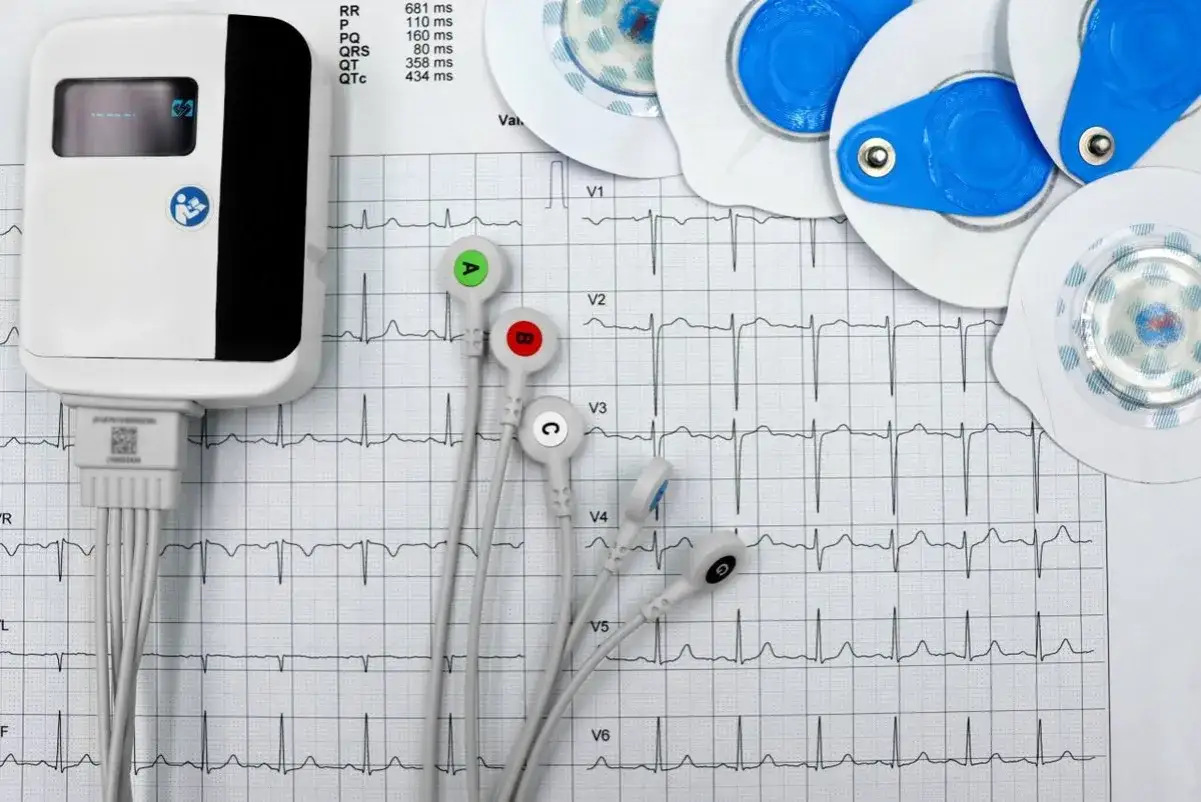
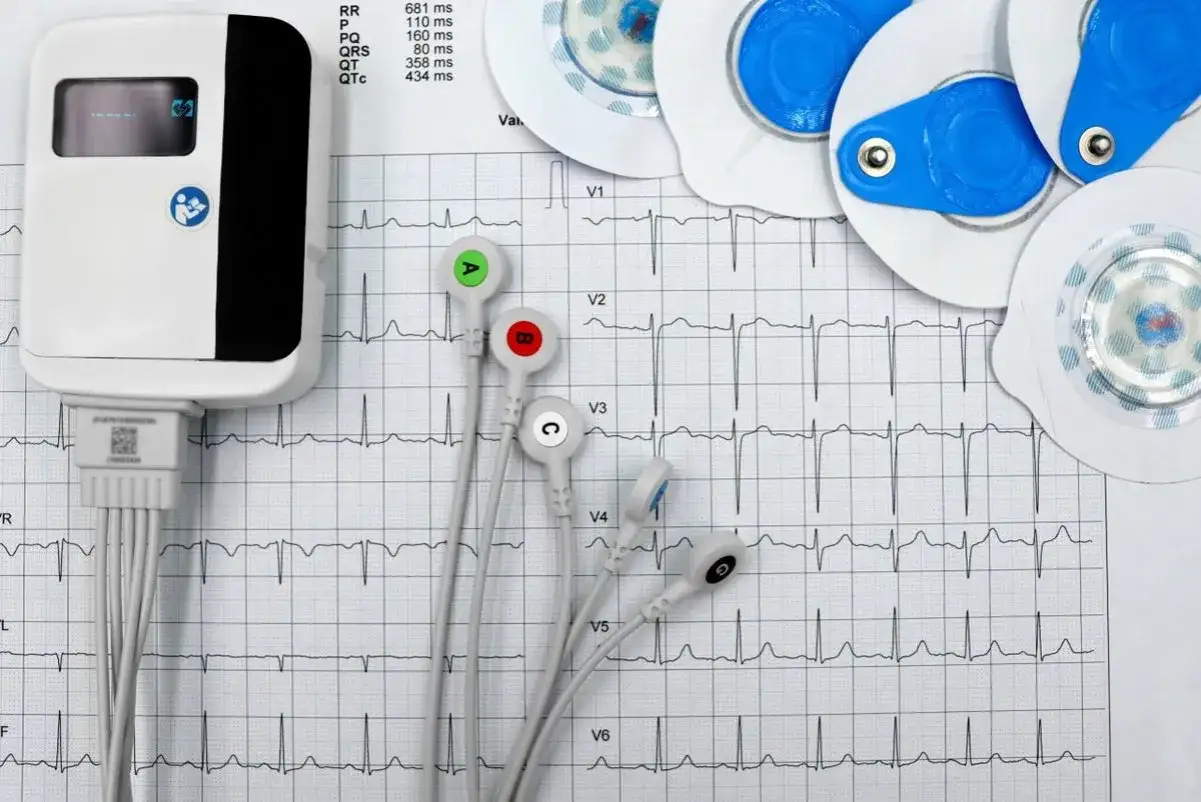
Najkrótsza droga do sensownej diagnostyki serca
- Nie ma jednego „pakietu dla wszystkich” - badanie dobiera się do objawu, wieku i ryzyka sercowo-naczyniowego.
- Przy kołataniu serca zwykle zaczyna się od EKG i Holtera, a przy duszności i obrzękach od echo serca.
- Badania krwi są ważne, ale nie zastępują diagnostyki kardiologicznej - pomagają ocenić ryzyko i szukać przyczyny objawów.
- Próba wysiłkowa, tomografia wieńcowa i koronarografia wchodzą do gry wtedy, gdy podstawowe testy nie dają odpowiedzi albo podejrzenie jest wyższe.
- Na NFZ część diagnostyki jest dostępna w POZ i w poradni kardiologicznej, ale zakres zależy od wskazań lekarza.
Od objawu do pierwszego badania
Ja zwykle zaczynam od prostego pytania: co dokładnie dzieje się z pacjentem i kiedy to występuje. To ważniejsze niż sama nazwa badania, bo ten sam „ból w sercu” może oznaczać napięcie mięśniowe, nadciśnienie, arytmię albo chorobę wieńcową. Inne postępowanie wybiera się przy kołataniu serca, inne przy duszności, a jeszcze inne przy obrzękach nóg i spadku wydolności.
| Objaw lub sytuacja | Najczęstszy pierwszy krok | Po co to badanie | Kiedy nie czekać |
|---|---|---|---|
| Kołatania, nieregularne bicie serca | EKG spoczynkowe, potem Holter EKG | Sprawdzenie rytmu i wykrycie arytmii, której nie widać w krótkim zapisie | Jeśli dochodzi do omdleń, duszności lub silnego osłabienia |
| Ból w klatce piersiowej przy wysiłku | EKG, echo serca, czasem próba wysiłkowa lub tomografia naczyń wieńcowych | Ocena niedokrwienia i pracy mięśnia sercowego | Jeśli ból trwa długo, promieniuje do ramienia lub szczęki, pojawiają się zimne poty |
| Duszność, obrzęki kostek, spadek wydolności | Echo serca i badania krwi, np. BNP/NT-proBNP | Ocena pracy komór, zastawek i cech niewydolności serca | Jeśli duszność narasta szybko albo pojawia się w spoczynku |
| Omdlenia, zasłabnięcia, zawroty głowy | EKG, Holter, czasem test wysiłkowy lub szersza diagnostyka | Wykluczenie zaburzeń rytmu, przewodzenia i spadków ciśnienia | Jeśli epizod był nagły, z urazem lub utratą przytomności |
| Przewlekłe nadciśnienie | Holter ciśnieniowy i echo serca | Ocena dobowego profilu ciśnienia i wpływu nadciśnienia na serce | Jeśli ciśnienie jest bardzo wysokie i towarzyszy mu ból głowy, ból w klatce lub objawy neurologiczne |
| Profilaktyka po 40. roku życia lub obciążony wywiad rodzinny | Lipidogram, glukoza, EKG, czasem echo | Wykrycie ryzyka zanim pojawią się objawy | Jeśli w rodzinie były wczesne zawały lub nagłe zgony sercowe |
To właśnie dlatego w kardiologii tak rzadko ma sens „jedno badanie na wszystko”. Najpierw trzeba ustalić kierunek diagnostyki, a dopiero potem wybierać narzędzie. Kiedy ten pierwszy filtr jest już ustawiony, warto przyjrzeć się samym badaniom i ich ograniczeniom.
Najczęściej zlecane badania i co pokazują
W praktyce najwięcej daje dobrze dobrany zestaw podstawowy. EKG pokazuje rytm i przewodzenie w danym momencie, echo serca ocenia budowę i pracę mięśnia sercowego, Holter wyłapuje epizody, których nie widać w krótkim zapisie, a próba wysiłkowa mówi, jak serce zachowuje się pod obciążeniem. Każde z tych badań odpowiada na inne pytanie, dlatego nie są zamienne.
| Badanie | Co pokazuje | Kiedy ma największy sens | Najważniejsze ograniczenie | Czas trwania |
|---|---|---|---|---|
| EKG spoczynkowe | Rytm, częstość pracy serca, cechy niedokrwienia, zaburzenia przewodzenia | Przy kołataniu, bólu w klatce, omdleniach, nadciśnieniu i jako badanie wyjściowe | Może być prawidłowe mimo choroby, jeśli objawy są napadowe lub nie występują w chwili badania | Około 5-10 minut |
| Echo serca | Budowę serca, kurczliwość, frakcję wyrzutową, zastawki, płyn w osierdziu | Przy duszności, obrzękach, szmerach nad sercem, podejrzeniu wad zastawek lub niewydolności | Nie ocenia rytmu tak dobrze jak EKG i Holter | Zwykle 15-30 minut |
| Holter EKG | Pracę serca przez 24-72 godziny, w tym epizody arytmii | Przy napadowym kołataniu, zasłabnięciach, przerwanych uderzeniach serca | Jeśli objawy pojawiają się rzadziej niż czas monitorowania, wynik może nie uchwycić problemu | 24-72 godziny |
| Próba wysiłkowa | Reakcję serca na wysiłek, objawy niedokrwienia, wydolność fizyczną | Przy bólu w klatce związanym z ruchem, ocenie tolerancji wysiłku, kontroli po leczeniu | Wymaga możliwości chodzenia lub jazdy na rowerze; wynik nie jest rozstrzygający sam w sobie | Najczęściej 10-20 minut samego testu |
| Holter ciśnieniowy | Dobowy profil ciśnienia tętniczego | Przy nadciśnieniu, dużych wahaniach ciśnienia, podejrzeniu nadciśnienia maskowanego | Nie ocenia bezpośrednio struktury serca | 24 godziny |
Najczęstszy błąd pacjentów polega na tym, że chcą od razu zrobić „najmocniejsze” badanie. To nie zawsze działa lepiej. Często zwykłe EKG i echo serca dają więcej informacji niż droższy test wykonany zbyt wcześnie lub bez konkretnego wskazania. W kolejnym kroku dobrze uzupełnić obraz o badania z krwi, bo one dopowiadają, skąd biorą się objawy i jak duże jest ryzyko.
Badania z krwi, które uzupełniają obraz serca
Badania laboratoryjne nie zastępują diagnostyki kardiologicznej, ale pomagają ją uporządkować. Z mojego punktu widzenia są szczególnie ważne wtedy, gdy pacjent ma czynniki ryzyka, przewlekłe choroby albo niejednoznaczne objawy. Czasem to właśnie wyniki krwi podpowiadają, czy problemem jest miażdżyca, niewydolność serca, anemia, zaburzenia tarczycy czy niedobory elektrolitów.
- Lipidogram - ocenia cholesterol całkowity, LDL, HDL i trójglicerydy. To jedno z podstawowych badań przy ocenie ryzyka miażdżycy.
- Glukoza i HbA1c - pokazują, czy nie rozwija się cukrzyca lub stan przedcukrzycowy, który mocno zwiększa ryzyko sercowo-naczyniowe.
- Morfologia - wykrywa anemię, która może dawać duszność, kołatania i gorszą tolerancję wysiłku.
- Kreatynina i eGFR - są ważne przed badaniami z kontrastem i pomagają ocenić ogólny stan układu krążenia oraz nerek.
- Elektrolity - przede wszystkim potas i magnez, bo ich zaburzenia mogą prowokować arytmie.
- TSH - choroby tarczycy bardzo często naśladują objawy kardiologiczne, zwłaszcza kołatanie serca i spadek wydolności.
- BNP lub NT-proBNP - przydatne, gdy lekarz podejrzewa niewydolność serca i chce ocenić obciążenie mięśnia sercowego.
- Troponiny - nie są badaniem „profilaktycznym”, tylko markerem uszkodzenia mięśnia sercowego w ostrym bólu w klatce piersiowej.
Badania zaawansowane, gdy podstawy nie wystarczają
Nie każdy pacjent potrzebuje tomografii czy koronarografii. W praktyce sięga się po nie wtedy, gdy podstawowe testy nie dają jasnej odpowiedzi, objawy są bardziej podejrzane albo lekarz musi ocenić naczynia wieńcowe z większą dokładnością. To etap bardziej selektywny, ale bardzo wartościowy, jeśli dobierze się go do konkretnego problemu.
Tomografia tętnic wieńcowych
Angio-TK tętnic wieńcowych pozwala obejrzeć światło naczyń i ocenić zwężenia. Z kolei calcium score pokazuje stopień zwapnienia blaszek miażdżycowych, czyli pośrednio obciążenie miażdżycą. To nie to samo badanie: pierwsze odpowiada na pytanie „czy naczynie jest zwężone?”, a drugie „jak duży jest ładunek miażdżycowy?”.
Rezonans serca
Rezonans serca przydaje się wtedy, gdy trzeba dokładnie ocenić mięsień sercowy, blizny po zawale, zapalenie mięśnia sercowego albo kardiomiopatie. Dobrze pokazuje tkanki, ale nie zastępuje EKG ani echo. Ja traktuję go jako badanie bardzo precyzyjne, lecz celowane, a nie pierwszy wybór dla każdego pacjenta.
Przeczytaj również: Rozrusznik serca u osób starszych - Czy jest bezpieczny i co zmienia?
Koronarografia i echo przezprzełykowe
Koronarografia jest badaniem inwazyjnym wykonywanym w szpitalu. Służy do bezpośredniej oceny tętnic wieńcowych i najczęściej pojawia się wtedy, gdy podejrzenie choroby wieńcowej jest duże albo trzeba od razu planować leczenie zabiegowe. Echo przezprzełykowe wykonuje się z kolei wtedy, gdy zwykłe echo przez klatkę piersiową nie daje wystarczająco czytelnego obrazu, na przykład przy ocenie zastawek, skrzeplin lub niektórych wad anatomicznych.
Przy podejrzeniu miażdżycy lekarz może zainteresować się nie tylko sercem, ale też tętnicami szyjnymi lub naczyniami kończyn, bo układ krążenia warto oceniać jako całość. Kiedy badania są już wybrane, łatwo popełnić drugi typowy błąd - źle się do nich przygotować.
Jak przygotować się do badania, żeby nie zafałszować wyniku
Wiele wyników nie jest „złych”, tylko źle przygotowanych. To ważna różnica, bo niektóre badania wymagają jedynie wygodnego ubrania, a inne konkretnych zasad przed wizytą. Pacjent, który nie trzyma się zaleceń, potrafi niechcący utrudnić diagnozę albo wydłużyć cały proces.
- Nie odstawiaj leków samodzielnie - zwłaszcza beta-blokerów, leków na ciśnienie i przeciwarytmicznych. Jeśli trzeba coś zmienić przed badaniem, decyduje o tym lekarz.
- Na próbę wysiłkową załóż wygodne buty i ubranie, a przed badaniem zjedz lekki posiłek, zwykle 2-3 godziny wcześniej. Nie przychodź po obfitym obiedzie.
- Przed EKG i Holterem nie smaruj klatki piersiowej balsamem lub olejkiem, bo elektrody mogą się gorzej trzymać.
- Na Holter EKG warto zabrać listę objawów i godzinę ich wystąpienia. Taki dzienniczek bywa równie ważny jak sam zapis.
- Jeśli masz rozrusznik, ICD lub CRT, zawsze zgłoś to przed badaniem.
- Przed echo przezprzełykowym zwykle obowiązuje bycie na czczo, bo to badanie przebiega inaczej niż zwykłe echo.
- Jeśli lekarz zalecił ograniczenie kawy, nikotyny albo intensywnego treningu, potraktuj to serio - stymulanty i wysiłek potrafią zmienić wynik.
Najbardziej niedoceniany element przygotowania to wcześniejsze wyniki: stare EKG, opisy echo, wypisy ze szpitala i lista leków. Dla kardiologa to często szybsza droga do rozpoznania niż dodatkowe „losowe” badanie. Kiedy już wiadomo, co trzeba zrobić, pozostaje jeszcze kwestia dostępności i kosztów.
Ile to zwykle kosztuje i co da się zrobić na NFZ
W Polsce część diagnostyki można wykonać w ramach NFZ, a część szybciej i wygodniej prywatnie. Na liście świadczeń POZ NFZ znajdują się m.in. EKG spoczynkowe, EKG wysiłkowe, Holter EKG 72 godziny i echo serca, więc od podstawowego etapu diagnostyki często da się zacząć bez płacenia z własnej kieszeni. Ostateczny zakres zależy jednak od wskazań lekarza i dostępności w danej placówce.
| Badanie | Orientacyjny koszt prywatnie | Uwagi praktyczne |
|---|---|---|
| EKG spoczynkowe | 50-120 zł | Często wykonywane od ręki, także podczas wizyty kardiologicznej |
| Echo serca | 180-350 zł | Wyższa cena bywa wtedy, gdy badanie łączy się z konsultacją |
| Holter EKG 24 h | 180-300 zł | Wersje 48-72 h są zwykle droższe |
| Holter ciśnieniowy | 100-200 zł | Przydatny przy nadciśnieniu i dużych wahaniach ciśnienia |
| Próba wysiłkowa | 200-350 zł | W cenie może być też konsultacja lub opis kardiologiczny |
| Lipidogram | 30-70 zł | Jedno z najtańszych, a bardzo ważnych badań profilaktycznych |
| Calcium score | 350-600 zł | Ocena zwapnień tętnic wieńcowych |
| Angio-TK tętnic wieńcowych | 700-1400 zł | Wymaga kontrastu i dokładniejszej kwalifikacji |
Jeśli ktoś pyta mnie, gdzie najrozsądniej wydać pieniądze, odpowiadam zwykle tak samo: najpierw na badanie, które ma największą szansę wyjaśnić konkretny objaw. Nie na najdroższe, tylko na najlepiej dobrane. I właśnie tym warto zamknąć całą ścieżkę diagnostyczną - kolejnością, która naprawdę ma sens.
Najpraktyczniej zacząć od właściwej kolejności
Gdybym miał ułożyć najprostszy plan działania, wyglądałby tak: najpierw objaw, potem badanie podstawowe, dopiero później testy rozszerzone. To podejście jest zwyczajnie skuteczniejsze niż szukanie jednej uniwersalnej odpowiedzi. Przy sercu liczy się nie tylko to, jakie badanie zrobisz, ale też kiedy je zrobisz i co chcesz nim sprawdzić.
- Przy kołataniu i podejrzeniu arytmii zacznij od EKG i Holtera.
- Przy duszności, obrzękach i spadku wydolności najpierw zrób echo serca i badania krwi.
- Przy bólu w klatce związanym z wysiłkiem lekarz może dołożyć próbę wysiłkową albo tomografię tętnic wieńcowych.
- Przy nadciśnieniu nie pomijaj Holtera ciśnieniowego, bo pojedynczy pomiar bywa mylący.
- W profilaktyce po 40. roku życia duże znaczenie mają lipidogram, glukoza i EKG, a przy większym ryzyku także echo.
Jeśli objawy pojawiają się nagle, są silne albo towarzyszy im omdlenie, duszność, zimne poty czy ból promieniujący do ramienia, nie czekam na planową diagnostykę. W takiej sytuacji potrzebna jest pilna ocena lekarska, bo żadne badanie wykonane „na spokojnie” nie zastąpi bezpieczeństwa w ostrym stanie.