Najważniejsze fakty, które pomagają podjąć spokojną decyzję
- Sam wiek nie przekreśla implantacji - ważniejsze są objawy, zapis EKG i ogólny stan chorego.
- Stymulator rozważa się głównie przy zbyt wolnym rytmie serca, omdleniach i blokach przewodzenia.
- Zabieg zwykle wykonuje się w znieczuleniu miejscowym, a pobyt w szpitalu często trwa krótko.
- Po implantacji przez kilka tygodni trzeba oszczędzać rękę po stronie urządzenia i pilnować rany.
- Bateria pracuje najczęściej 6-10 lat, a wymiana generatora jest prostsza niż pierwszy zabieg.
- Stymulator pomaga przy bradykardii, ale nie leczy wszystkich problemów kardiologicznych.
Kiedy rozrusznik naprawdę jest potrzebny
Najczęściej chodzi o sytuację, w której serce bije za wolno i nie dostarcza organizmowi dość krwi. U starszych pacjentów objawy bywają podstępne: zawroty głowy, omdlenia, nagła męczliwość, senność, gorsza tolerancja spaceru, a czasem po prostu częstsze upadki. To właśnie dlatego w praktyce nie patrzę wyłącznie na puls, ale na to, czy wolny rytm rzeczywiście daje dolegliwości.
Do najczęstszych wskazań należą blok przedsionkowo-komorowy, czyli zaburzenie przewodzenia sygnału między przedsionkami a komorami, oraz zespół chorego węzła zatokowego, czyli problem z naturalnym generatorem rytmu w sercu. Rozrusznik bywa też potrzebny wtedy, gdy leki potrzebne z innego powodu - na przykład po arytmii lub w niewydolności serca - spowalniają tętno zbyt mocno. To ważne: sam wolniejszy puls nie oznacza jeszcze choroby, jeśli chory czuje się dobrze i serce mimo wszystko pracuje wydajnie.- omdlenia lub zasłabnięcia bez innej jasnej przyczyny,
- przewlekłe zmęczenie i spadek wydolności wysiłkowej,
- udokumentowana bradykardia z objawami,
- bloki przewodzenia widoczne w EKG,
- konieczność utrzymania leków, które zwalniają rytm, mimo że są potrzebne klinicznie.
W starszym wieku patrzę na to jeszcze szerzej: liczą się też upadki, splątanie, osłabienie po wstaniu z łóżka i to, czy objawy nie wynikają z odwodnienia, niedokrwistości albo działania leków. Zanim jednak ktoś trafi na salę zabiegową, trzeba to wszystko potwierdzić badaniami, a nie samym objawem z jednego dnia.
Jakie badania poprzedzają implantację
Decyzja o wszczepieniu stymulatora nie zapada na podstawie jednego pomiaru tętna. Kardiolog zwykle składa obraz z kilku elementów, bo dopiero razem pokazują one, czy problem jest stały, nawracający i naprawdę odpowiedzialny za dolegliwości. To szczególnie ważne u osób starszych, u których objawy bywają mieszane i łatwo je przypisać wiekowi albo ogólnemu osłabieniu.
- EKG spoczynkowe - pozwala ocenić rytm i przewodzenie w danym momencie.
- Holter EKG - rejestruje pracę serca przez 24-72 godziny, a czasem dłużej.
- Echo serca - pokazuje budowę i kurczliwość mięśnia sercowego.
- Badania krwi - pomagają wykluczyć np. zaburzenia elektrolitowe, problemy z nerkami lub tarczycą.
- Przegląd leków - ważny, bo część preparatów może zwalniać rytm lub nasilać zawroty głowy.
- Czasem próba wysiłkowa lub badanie elektrofizjologiczne - jeśli obraz nie jest oczywisty.
U seniora nie mniej ważny od samego EKG bywa prosty opis funkcjonowania: czy omdlenie zdarza się po wstaniu, czy pacjent traci siły po kilku minutach chodzenia, czy upadki pojawiają się bez ostrzeżenia. Im lepiej opisane objawy, tym łatwiej dobrać właściwe leczenie. A kiedy diagnoza jest już doprecyzowana, można przejść do samego zabiegu.
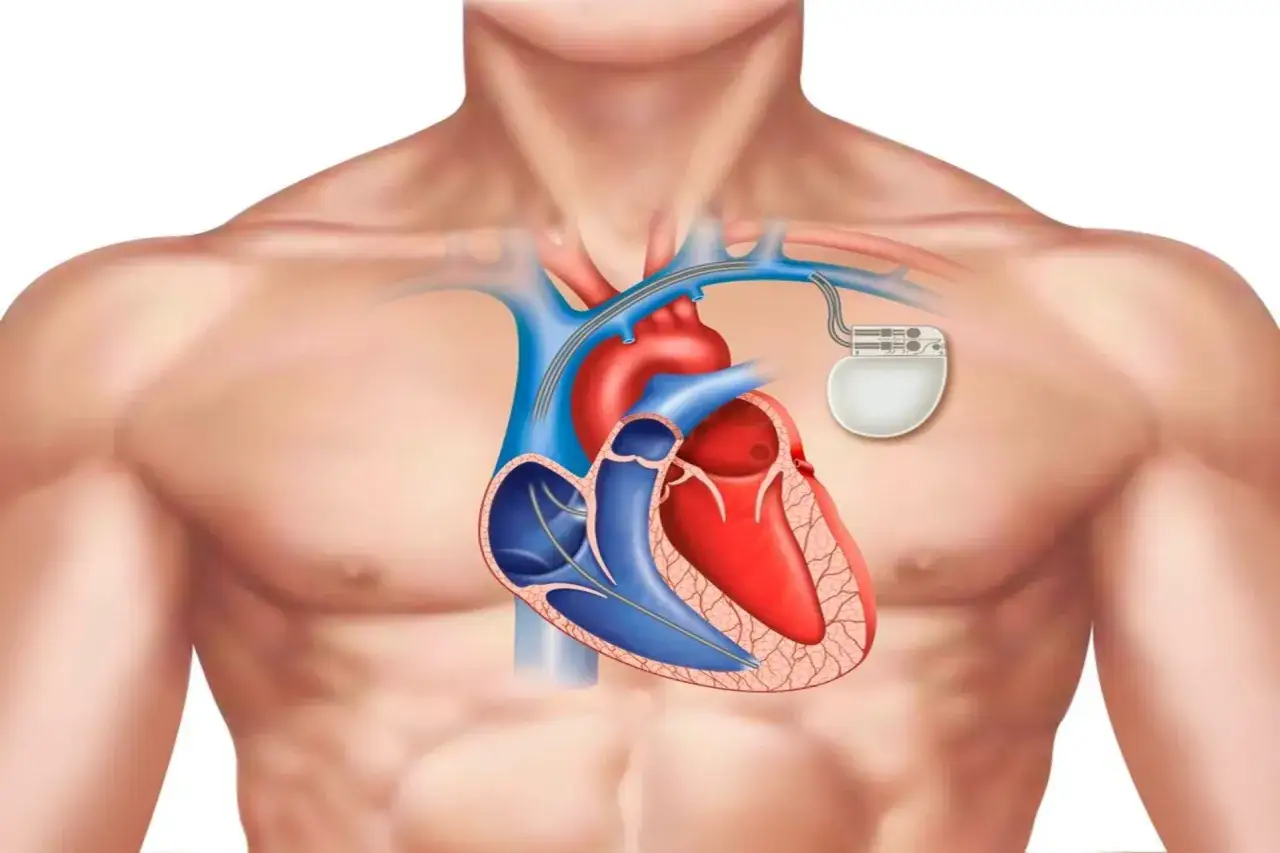
Jak przebiega zabieg krok po kroku
W typowym wariancie implantacja odbywa się w znieczuleniu miejscowym, czasem z lekką sedacją. Lekarz wykonuje niewielkie nacięcie pod obojczykiem, wprowadza elektrody przez żyłę do serca, sprawdza parametry stymulacji i umieszcza generator pod skórą. Całość zwykle trwa krótko, często około 1-2 godzin, a po wszystkim pacjent trafia na obserwację.
- Przygotowanie skóry, monitorowanie i znieczulenie miejsca zabiegu.
- Wprowadzenie elektrod przez naczynie do odpowiednich jam serca pod kontrolą obrazowania.
- Połączenie elektrod z generatorem i test działania urządzenia.
- Umieszczenie stymulatora w kieszeni pod skórą, a następnie zamknięcie rany.
- Obserwacja po zabiegu i instruktaż dotyczący ruchów ręki, rany oraz kontroli.
W wielu ośrodkach pobyt trwa jedną noc, choć w prostszych sytuacjach pacjent bywa wypisywany szybciej. Istnieją też rozwiązania bezelektrodowe, wszczepiane przez żyłę w pachwinie, ale to opcja dla wybranych chorych, a nie uniwersalny zamiennik klasycznego rozrusznika. W praktyce najważniejsze jest nie to, czy zabieg brzmi spektakularnie, tylko czy został dobrze dopasowany do konkretnego pacjenta.
To nie jest duża operacja kardiochirurgiczna, ale też nie procedura, którą można lekceważyć. Właśnie dlatego dobór typu urządzenia ma tak duże znaczenie, zwłaszcza u starszej osoby z wieloma chorobami towarzyszącymi.
Jak wybiera się typ stymulatora u starszego pacjenta
Nie każdy potrzebuje takiego samego urządzenia. U jednych wystarczy prostszy układ chroniący przed zbyt wolnym rytmem, u innych trzeba zachować synchronię między przedsionkami i komorami albo wspierać serce w niewydolności. Wiek metrykalny sam w sobie nie decyduje o wyborze - większe znaczenie mają sprawność, choroby współistniejące, ryzyko infekcji, anatomia naczyń i to, czy pacjent ma być stymulowany stale czy tylko okresowo.
| Typ urządzenia | Kiedy bywa rozważany | Największa zaleta | Ograniczenie |
|---|---|---|---|
| Jednokomorowy | Gdy trzeba wspierać głównie jedną jamę serca i prostszy układ wystarcza do kontroli rytmu. | Mniej złożony system, zwykle prostsza implantacja. | Nie zapewnia pełnej synchronii przedsionkowo-komorowej. |
| Dwujamowy | Gdy ważne jest lepsze dopasowanie pracy przedsionka i komory. | Często daje bardziej fizjologiczny rytm. | Ma więcej elementów do kontroli niż układ jednokomorowy. |
| Resynchronizujący (CRT) | Przy niewydolności serca i zaburzonej synchronii skurczu komór. | Może poprawiać wydolność i komfort życia. | Wymaga dokładniejszej kwalifikacji i nie jest potrzebny każdemu. |
| Bezelektrodowy | U wybranych pacjentów, zwłaszcza gdy istotne jest ograniczenie problemów z przewodami lub kieszonką pod skórą. | Brak przewodów i brak klasycznej kieszonki w klatce piersiowej. | To rozwiązanie dla części chorych, nie dla wszystkich wskazań. |
Ja patrzę na to tak: u bardzo kruchej osoby, z cienką skórą, skłonnością do infekcji lub trudnym dostępem żylnym, zespół może rozważyć prostsze albo bezelektrodowe rozwiązanie. Z kolei przy niewydolności serca i szerokim QRS, czyli opóźnionym przewodzeniu widocznym w EKG, większe znaczenie ma czasem stymulacja resynchronizująca niż zwykły rozrusznik. I właśnie dlatego po samym wieku nie da się uczciwie przewidzieć wyboru - trzeba spojrzeć na całą sytuację kliniczną.
Skoro wiemy już, jak wygląda dobór urządzenia, warto przejść do tego, co czeka pacjenta po wyjściu z sali zabiegowej i w pierwszych tygodniach życia ze stymulatorem.
Jak wygląda powrót do domu i codzienne funkcjonowanie
Najtrudniejsze zwykle nie są same pierwsze godziny po implantacji, tylko zorganizowanie rozsądnej rekonwalescencji. Przez pierwsze 4-6 tygodni trzeba chronić miejsce po wszczepieniu, dać elektrodzie czas na stabilne „osadzenie się” i nie prowokować urazu. W praktyce oznacza to mniej dźwigania, mniej gwałtownych ruchów i więcej zwykłego, spokojnego chodzenia.
Pierwsze tygodnie po implantacji
Najczęściej zaleca się unikanie dźwigania ciężkich przedmiotów, energicznych ruchów ręką po stronie urządzenia oraz unoszenia jej wysoko nad bark, zwłaszcza w pierwszych tygodniach. Nie chodzi o całkowite unieruchomienie kończyny, bo to też nie służy - raczej o rozsądny zakres ruchu bez przeciążania okolicy implantu. Chodzenie jest zazwyczaj wskazane, bo poprawia krążenie i zmniejsza sztywność, ale powrót do większej aktywności powinien być stopniowy.
W tym czasie warto też pilnować rany: utrzymywać ją zgodnie z zaleceniem zespołu, nie uciskać kieszonki urządzenia i zwracać uwagę na narastający obrzęk albo wyciek. U seniorów skóra bywa delikatniejsza, więc nawet niewielki uraz ma większe znaczenie niż u młodszej osoby.
Kontrole i bateria
Po implantacji pacjent nie zostaje sam z urządzeniem. Zwykle pierwsza kontrola odbywa się po około miesiącu, a później wizyty planuje się co 6-12 miesięcy albo częściej, jeśli ośrodek korzysta z intensywniejszego nadzoru. Bateria najczęściej działa 6-10 lat, czasem dłużej, a wymiana generatora jest zwykle prostsza niż pierwszy zabieg. To ważna informacja dla rodzin, które boją się, że rozrusznik oznacza od razu kolejną dużą operację - tak zazwyczaj nie jest.
Pacjent nie musi czuć, kiedy urządzenie pracuje. I dobrze, bo celem stymulatora jest właśnie dyskretne korygowanie rytmu, a nie generowanie odczuć. Najważniejsze są wyniki kontroli i parametry odczytywane przez personel, nie subiektywne „wrażenie działania”.
Przeczytaj również: NT-proBNP - Normy i interpretacja - Jak czytać wyniki badania?
Badania, które trzeba zgłaszać
Nowoczesne urządzenia bardzo często da się prowadzić bez większych ograniczeń, ale kilka sytuacji wymaga wcześniejszego zgłoszenia stymulatora. Dotyczy to zwłaszcza rezonansu magnetycznego, niektórych zabiegów z użyciem prądu do tamowania krwawienia, radioterapii oraz kontroli na lotnisku. Telefon najlepiej nosić po przeciwnej stronie ciała i nie trzymać go w kieszeni na wysokości klatki piersiowej; podobnie ostrożnie trzeba podchodzić do silnych magnesów i ładowarek magnetycznych.
W praktyce zawsze warto nosić przy sobie kartę urządzenia i informować o nim każdego lekarza, dentystę czy technika wykonującego badanie. Taki prosty nawyk często oszczędza nieporozumień i niepotrzebnego stresu, a przejście do bezpieczeństwa po zabiegu jest wtedy dużo płynniejsze.
Kiedy po zabiegu trzeba reagować bez zwlekania
Po implantacji większość dolegliwości ogranicza się do miejscowej bolesności i niewielkiego zasinienia, ale nie wszystkie objawy są „normalne”. Gorączka, narastający ból, zaczerwienienie i wyciek z rany nigdy nie powinny być ignorowane. U osób starszych infekcja albo krwiak potrafią rozwinąć się podstępnie, dlatego lepiej zareagować zbyt wcześnie niż zbyt późno.
- gorączka lub dreszcze po zabiegu,
- zaczerwienienie, ocieplenie, obrzęk albo wyciek z okolicy rany,
- narastająca duszność, ból w klatce piersiowej lub omdlenie,
- silne kołatanie serca albo wrażenie, że rytm znowu robi się bardzo wolny,
- duży, twardniejący krwiak lub wyraźny obrzęk ręki po stronie implantu,
- uczucie, że urządzenie „wystaje”, przesuwa się albo uciska coraz mocniej.
Jeśli pojawia się którykolwiek z tych sygnałów, nie czekałbym do planowej wizyty. W pierwszych tygodniach po implantacji liczy się szybki kontakt z ośrodkiem, bo część problemów da się opanować prosto, zanim zrobi się z nich większy kłopot. A gdy wszystko goi się prawidłowo, zostaje najważniejsze pytanie: co tak naprawdę zyskuje starszy pacjent po takim leczeniu?
Co realnie zyskuje starszy pacjent po takim zabiegu
U dobrze dobranego pacjenta stymulator zwykle daje bardzo konkretną zmianę: mniej omdleń, mniejsze zawroty głowy, lepszą tolerancję wysiłku i większe poczucie bezpieczeństwa przy chodzeniu. U starszych osób to ma duże znaczenie, bo jeden epizod zasłabnięcia potrafi skończyć się upadkiem, złamaniem albo długim wycofaniem z aktywności. Z perspektywy codziennego życia czasem największą korzyścią nie jest spektakularny wynik w badaniu, tylko możliwość spokojnego wstania z krzesła, wyjścia z domu i przejścia krótkiego spaceru bez lęku przed kolejnym omdleniem.
Nie uczynię z tego jednak cudownego rozwiązania wszystkich problemów. Jeśli ktoś ma niewydolność serca, chorobę wieńcową, anemię, niewydolność nerek albo dużą słabość ogólną, rozrusznik poprawi tylko część układanki. Właśnie dlatego decyzję trzeba opierać na całym obrazie: objawach, EKG, Holterze, echu, lekach i sprawności chorego, a nie na samej dacie urodzenia.
Jeśli przygotowujesz się do takiej konsultacji, zabierz pełną listę leków, opisz omdlenia i upadki oraz zanotuj, kiedy objawy pojawiają się najczęściej. To są informacje, które naprawdę pomagają kardiologowi ustalić, czy stymulator ma dać ochronę przed bradykardią, czy też trzeba szukać innej przyczyny dolegliwości.