Najkrótsza odpowiedź brzmi tak
- PFO to przetrwały otwór owalny, czyli niewielkie połączenie między przedsionkami serca, które nie zamknęło się po urodzeniu.
- Według American Heart Association ma go ponad jedna czwarta populacji, a większość osób nigdy nie ma z tego powodu objawów.
- Najczęściej wykrywa się go przypadkiem, podczas badań wykonywanych z innego powodu.
- Znaczenie kliniczne rośnie głównie wtedy, gdy pojawia się udar kryptogenny, przemijające objawy neurologiczne albo rzadko niedotlenienie.
- Diagnostyka opiera się przede wszystkim na echokardiografii, często z testem kontrastowym, czyli tak zwanym badaniu z „pęcherzykami”.
- Zamykanie PFO rozważa się tylko u wybranych pacjentów, zwykle po ocenie kardiologiczno-neurologicznej.
PFO co to jest i jak działa w sercu płodu
PFO, czyli przetrwały otwór owalny, to pozostałość po naturalnym „obejściu” krążenia płodowego. W życiu płodowym otwór owalny jest potrzebny, bo krew omija jeszcze niewydolne płuca i płynie z jednego przedsionka do drugiego. Po porodzie ciśnienia w sercu zmieniają się i ta klapka zwykle zasklepia się sama.
W praktyce oznacza to, że PFO nie jest czymś, z czym organizm „walczy” od początku. To raczej anatomiczny ślad po etapie rozwoju. U większości osób nie zmienia tempa bicia serca, nie przyspiesza tętna i nie daje typowych dolegliwości kardiologicznych. I właśnie dlatego tak wiele osób dowiaduje się o nim dopiero przy okazji innych badań.
Jak podaje Mayo Clinic, po urodzeniu otwór zamyka się w ciągu pierwszych miesięcy życia u większości dzieci, ale u części ludzi pozostaje drożny także w dorosłości. To prowadzi nas do pytania, kiedy taka cecha jest tylko wariantem budowy, a kiedy staje się problemem.
Czym przetrwały otwór owalny różni się od wady przegrody
To rozróżnienie jest ważniejsze, niż wielu osobom się wydaje. PFO i ubytek przegrody międzyprzedsionkowej to nie to samo. W codziennej rozmowie bywają mylone, ale z perspektywy diagnostyki i leczenia różnice są istotne.
| Cecha | PFO | Ubytek przegrody międzyprzedsionkowej |
|---|---|---|
| Charakter zmiany | Klapka, która nie zamknęła się po porodzie | Rzeczywisty ubytek w przegrodzie serca |
| Wielkość | Zwykle niewielka | Najczęściej większa i bardziej znacząca hemodynamicznie |
| Objawy | Najczęściej brak objawów | Częściej mogą pojawiać się duszność, przeciążenie serca lub szmery |
| Znaczenie kliniczne | Najczęściej niewielkie, czasem ważne po udarze | Często wymaga dokładniejszej oceny i częściej leczenia |
| Najczęstszy sposób wykrycia | Echokardiografia, często z kontrastem | Echokardiografia i szersza ocena kardiologiczna |
Ja lubię to ujmować prosto: PFO to częściej „niedomknięta klapka” niż pełna dziura w sercu. To dlatego u jednej osoby będzie tylko anatomiczną ciekawostką, a u innej stanie się elementem układanki po udarze. Z tego wynika następne ważne pytanie: jakie objawy naprawdę mogą się z tym łączyć.
Jakie objawy mogą się pojawić, a kiedy PFO nie daje żadnych sygnałów
U większości osób przetrwały otwór owalny nie daje żadnych objawów. To najuczciwsza i najważniejsza odpowiedź. Jeśli ktoś ma PFO, ale czuje się dobrze, ma prawidłową saturację i nie ma historii incydentów neurologicznych, zwykle nie oznacza to żadnego pilnego problemu.
Są jednak sytuacje, w których PFO zaczyna mieć znaczenie. Najczęściej chodzi o:
- udar niedokrwienny o niewyjaśnionej przyczynie lub przemijający napad niedokrwienny,
- rzadkie niedotlenienie, gdy krew omija płuca w większym stopniu niż zwykle,
- migreny z aurą - związek bywa opisywany, ale nie oznacza to automatycznie, że PFO jest przyczyną,
- chorobę dekompresyjną u nurków, bo przejście pęcherzyków lub skrzepliny na lewą stronę serca staje się wtedy bardziej prawdopodobne.
Warto uważać na jeden częsty błąd: przypisywanie PFO wszystkich dolegliwości od razu po jego wykryciu. Mayo Clinic zaznacza, że związek z migreną czy udarem bywa obserwowany, ale bardzo często jest to tylko współistnienie, a nie prosta przyczyna i skutek. To ważne, bo od tej interpretacji zależy dalsza diagnostyka.
Jeśli chcesz zrozumieć, jak lekarz oddziela przypadkowe znalezisko od zmiany istotnej klinicznie, trzeba przejść do diagnostyki.
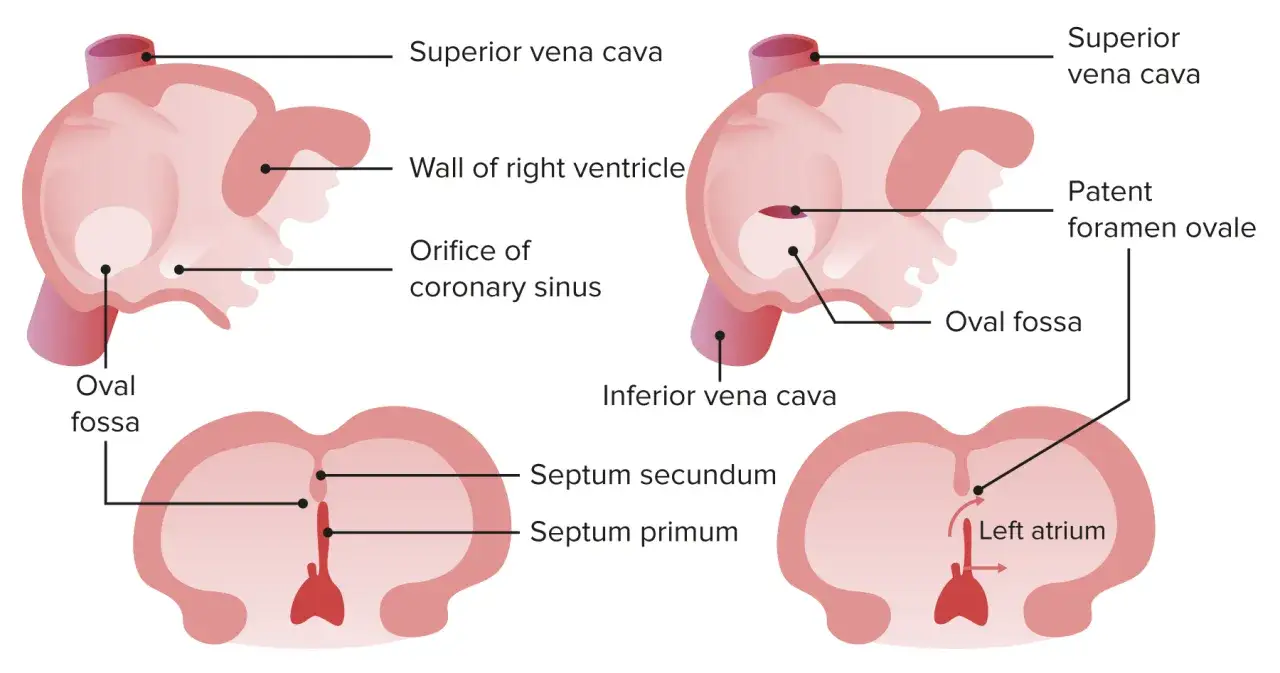
Jak lekarz rozpoznaje PFO
Najczęściej PFO wykrywa się przypadkiem, podczas badania wykonywanego z innego powodu. Samo podejrzenie zwykle zaczyna się od echokardiografii, czyli USG serca. To podstawowe badanie pokazuje budowę serca i przepływ krwi, ale nie zawsze wystarcza, by potwierdzić drożny otwór owalny.
W praktyce diagnostycznej najczęściej spotkasz kilka kroków:
- Echokardiografia przezklatkowa - badanie przez klatkę piersiową, zwykle pierwsze i najprostsze.
- Test kontrastowy - do żyły podaje się sól fizjologiczną z mikropęcherzykami, żeby sprawdzić, czy pojawia się przeciek między przedsionkami.
- Echokardiografia przezprzełykowa - daje bliższy i dokładniejszy obraz, gdy trzeba potwierdzić anatomię otworu.
- Ocena neurologiczna - ważna zwłaszcza po udarze lub TIA, bo PFO nie interpretuje się w próżni.
Według Mayo Clinic badaniem, które najdokładniej potwierdza PFO, jest echokardiografia przezprzełykowa. Z kolei europejskie zalecenia wskazują, że przy podejrzeniu przecieku prawo-lewego stosuje się lokalnie dostępne algorytmy diagnostyczne, łącząc kilka metod zamiast ufać jednej jedynej odpowiedzi. To rozsądne podejście, bo sam obraz bez kontekstu klinicznego bywa mylący.
Po potwierdzeniu PFO najważniejsze pytanie zwykle brzmi już nie „czy ono istnieje”, ale „czy trzeba z nim coś robić”.
Kiedy PFO leczy się farmakologicznie lub zabiegowo
Najczęściej nie leczy się go wcale. To trzeba powiedzieć bardzo wyraźnie, bo wiele osób po usłyszeniu diagnozy zakłada od razu, że potrzebny będzie zabieg. Tymczasem u większości pacjentów wystarczy obserwacja i rozsądna ocena ryzyka.
Leczenie rozważa się przede wszystkim wtedy, gdy PFO wiąże się z konkretnym problemem klinicznym. Zwykle chodzi o:
- przebyty udar kryptogenny lub TIA bez innej uchwytnej przyczyny,
- niedotlenienie wynikające z istotnego przecieku,
- rzadziej inne sytuacje, w których zespół specjalistów uzna, że zamknięcie ma sens.
Jeżeli leczenie jest potrzebne, może obejmować farmakoterapię przeciwzakrzepową lub przeciwpłytkową albo zamknięcie przezskórne. To drugie polega na wprowadzeniu cewnika przez naczynie, zwykle w okolicy pachwiny, i zamknięciu otworu specjalnym urządzeniem. Zabieg jest małoinwazyjny, ale nadal wymaga właściwej kwalifikacji.
Tu szczególnie przydatne są aktualne zalecenia. European Stroke Organisation wskazuje, że zamknięcie PFO po udarze związanym z tym przeciekiem rozważa się u wybranych pacjentów w wieku 18-60 lat, zwykle razem z leczeniem przeciwpłytkowym. To nie jest procedura „dla każdego z PFO”, tylko dla ściśle dobranej grupy chorych. I właśnie dlatego nie zamyka się go rutynowo na podstawie samego rozpoznania.
Ważne doprecyzowanie: zamykanie PFO nie jest dziś pierwszym wyborem w leczeniu migreny. Jeśli migrena współistnieje z PFO, trzeba najpierw udowodnić, że rzeczywiście ma ono znaczenie kliniczne, a nie tylko występuje obok.
Jak wygląda życie z PFO i o czym pamiętać na co dzień
Jeśli PFO nie daje objawów i nie było powikłań zakrzepowo-zatorowych, codzienne funkcjonowanie zwykle nie wymaga żadnych specjalnych ograniczeń. To dobra wiadomość, bo samo rozpoznanie nie powinno człowieka przykleić do roli „kardiologicznego pacjenta wysokiego ryzyka”.
W praktyce zwracam uwagę na kilka prostych rzeczy, które mają sens przede wszystkim wtedy, gdy istnieją dodatkowe czynniki ryzyka zakrzepicy:
- nie ignorować objawów sugerujących TIA lub udar, takich jak nagłe zaburzenia mowy, widzenia czy czucia,
- przy długich podróżach robić przerwy na ruch i dbać o nawodnienie,
- kontrolować czynniki, które zwiększają ryzyko zakrzepów, zwłaszcza unieruchomienie, odwodnienie i palenie papierosów,
- nie zakładać, że każda duszność lub ból głowy wynika z PFO, bo to najprostsza droga do błędnej interpretacji.
Jeśli ktoś ma historię zakrzepicy żył głębokich, zatorowości płucnej albo udaru, wtedy temat staje się bardziej złożony i powinien być omawiany wspólnie przez kardiologa i neurologa. Z mojego punktu widzenia to właśnie kontekst medyczny, a nie samo słowo „PFO”, decyduje o dalszych krokach.
Co naprawdę zmienia rozpoznanie PFO i kiedy nie trzeba się go bać
Najważniejsza rzecz, którą chcę tu zostawić, jest prosta: przetrwały otwór owalny najczęściej nie jest chorobą samą w sobie, tylko cechą anatomiczną. O znaczeniu decyduje nie sam fakt jego obecności, lecz to, czy pojawiły się udar, niedotlenienie albo inne konkretne problemy.
Dlatego po takim rozpoznaniu nie warto wpadać ani w lekceważenie, ani w przesadny niepokój. Lepiej zapytać: czy były objawy neurologiczne, czy jest ryzyko zakrzepicy, czy przeciek ma znaczenie hemodynamiczne i czy potrzebna jest konsultacja neurologiczno-kardiologiczna. To właśnie te odpowiedzi prowadzą do sensownej decyzji, a nie samo hasło PFO.
Jeśli chcesz zapamiętać tylko jedną rzecz, niech będzie to ta: w większości przypadków PFO wymaga obserwacji, nie paniki, a leczenie rozważa się dopiero wtedy, gdy staje się elementem większego problemu z krążeniem lub neurologią.