Najważniejsze fakty o PFO i objawach neurologicznych
- PFO występuje u około 1 na 4 dorosłych i zwykle nie daje żadnych objawów.
- Znaczenie neurologiczne ma głównie wtedy, gdy dochodzi do zatoru prawo-lewego i niedokrwienia mózgu.
- Najbardziej alarmujące są nagłe: niedowład, drętwienie jednej strony ciała, zaburzenia mowy, widzenia i równowagi.
- Migrena z aurą bywa łączona z PFO, ale ten związek jest mniej pewny niż z udarem lub TIA.
- Rozpoznanie opiera się na echokardiografii z kontrastem, a często także na badaniu przezprzełykowym i transkranialnym Dopplerze.
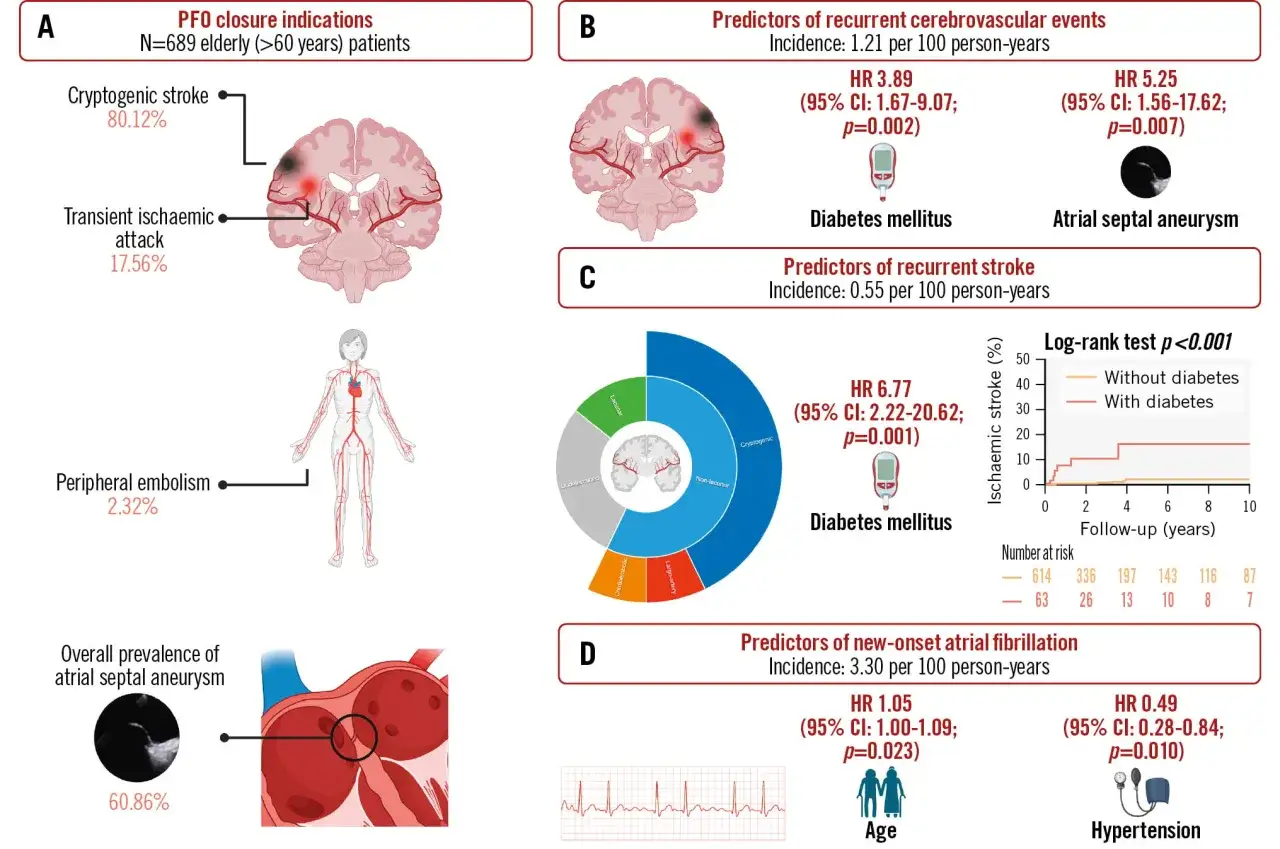
- Zamykanie PFO rozważa się przede wszystkim po udarze kryptogennym u dobrze dobranych pacjentów, zwykle w wieku 18-60 lat.
Jak PFO może prowadzić do objawów neurologicznych
Patrzę na ten temat tak: samo PFO nie jest chorobą neurologiczną, ale może stać się drogą dla materiału zatorowego. W praktyce chodzi o przeciek prawo-lewy, czyli sytuację, w której krew lub drobne skrzepliny przechodzą z prawego do lewego przedsionka i omijają filtr, jakim zwykle są płuca. Jeśli taki materiał trafi do tętnic mózgowych, może dojść do przejściowego niedokrwienia albo udaru niedokrwiennego.
To dlatego PFO jest ważniejsze u osób po incydencie neurologicznym niż u tych, u których wykryto je przypadkiem. U dorosłych występuje często, ale tylko część przypadków ma znaczenie kliniczne. Nie samo PFO jest problemem, lecz to, czy istnieje realna droga do zatoru i czy objawy pasują do niedokrwienia mózgu.
Zator paradoksalny
Najbardziej klasyczny mechanizm to zator paradoksalny. Skrzeplina powstaje zwykle w układzie żylnym, na przykład w żyłach kończyn dolnych, a potem przechodzi przez PFO do krążenia tętniczego. U pacjentów po długiej podróży, unieruchomieniu, odwodnieniu albo przy zakrzepicy żył głębokich ten scenariusz staje się bardziej prawdopodobny. Właśnie dlatego przy podejrzeniu związku z PFO zawsze patrzę szerzej niż tylko na samo serce.
Przeczytaj również: Jak obniżyć puls - Sposoby na szybkie bicie serca i objawy alarmowe
Kiedy przeciek ma znaczenie
Do przejścia materiału przez otwór dochodzi częściej wtedy, gdy przejściowo rośnie ciśnienie po prawej stronie serca, na przykład podczas kaszlu, parcia, podnoszenia ciężaru czy manewru Valsalvy. To nie jest dowód choroby, ale ważna wskazówka kliniczna. Jeżeli objawy pojawiają się po takim wysiłku, a są nagłe i ogniskowe, warto myśleć o incydencie naczyniowym, nie o zwykłym przemęczeniu. Z tego punktu widzenia kluczowe są konkretne objawy, a nie sam zapis w echu serca.
Jakie objawy neurologiczne są najbardziej typowe
Najbardziej charakterystyczne są objawy nagłe, jednostronne i ogniskowe. To one najbardziej pasują do TIA albo udaru i to one najczęściej uruchamiają diagnostykę PFO. Objawy przewlekłe, niespecyficzne lub powtarzające się od lat bez zmian zwykle słabiej wspierają taki związek.
| Objaw | Co może oznaczać | Dlaczego ma znaczenie |
|---|---|---|
| Nagły niedowład lub drętwienie jednej strony ciała | Udar niedokrwienny albo TIA | To jeden z najbardziej typowych sygnałów zatoru do mózgu |
| Zaburzenia mowy, bełkotliwa mowa, trudność w rozumieniu | Niedokrwienie ośrodka mowy | Objaw ogniskowy, którego nie warto tłumaczyć stresem |
| Utrata widzenia w jednym oku, podwójne widzenie, mroczki | Przemijające lub trwałe niedokrwienie dróg wzrokowych | Może być jedynym objawem zatoru, zwłaszcza gdy pojawia się nagle |
| Silne zawroty głowy, chwiejny chód, ataksja | Incydent w obrębie krążenia tylnego mózgu | Bywa mylone z błędnikiem, a wymaga pilnej oceny |
| Migrena z aurą | Związek możliwy, ale mniej jednoznaczny niż przy udarze | Sama migrena nie potwierdza PFO i nie przesądza o leczeniu zabiegowym |
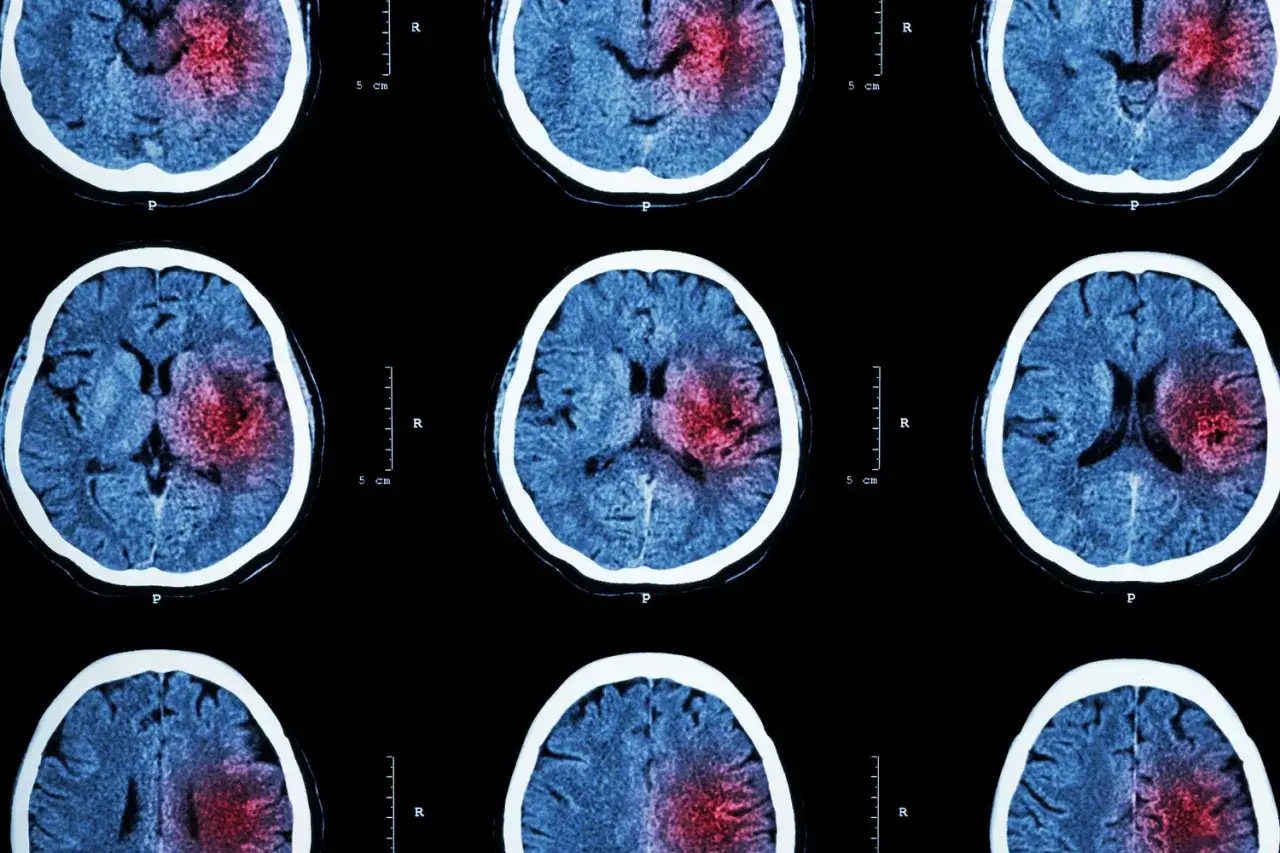
W praktyce zwracam uwagę na jedną rzecz: jeśli objawy są nowe, nagłe i jednostronne, traktuje się je jak potencjalny udar do czasu wykluczenia tego rozpoznania. Nawet jeśli po kilkunastu minutach wszystko ustąpi, nadal może to być TIA. To właśnie ten moment rozróżnia sytuację błahą od pilnej, dlatego dalej przechodzę do sygnałów alarmowych.
Kiedy objawy wymagają pilnej reakcji
Nie czekałbym do następnego dnia, jeśli pojawia się którykolwiek z poniższych objawów. W takich sytuacjach liczy się czas, bo niedokrwienie mózgu może być przemijające albo prowadzić do trwałego uszkodzenia. W Polsce trzeba dzwonić pod 112 lub 999 i powiedzieć, że podejrzewasz udar.
| Sytuacja | Co zrobić |
|---|---|
| Nagły niedowład, opadnięty kącik ust, drętwienie połowy ciała | Natychmiast wezwać pomoc medyczną |
| Nowe zaburzenia mowy albo rozumienia | Nie prowadzić samochodu, nie czekać na poprawę |
| Utrata widzenia w jednym oku lub nagłe podwójne widzenie | Potraktować jak stan nagły |
| Silne zawroty głowy z niestabilnym chodem, nudnościami lub upadkiem | Wezwać pomoc, zwłaszcza jeśli objaw jest nowy |
| Objawy ustąpiły po kilku minutach | Nadal pilna konsultacja, bo to może być TIA |
Największy błąd, jaki widzę, to próba przeczekania objawów albo tłumaczenie ich „zmęczeniem”, „nerwami” czy „spadkiem cukru”, bez sprawdzenia, czy nie doszło do niedokrwienia. Jeżeli epizod był nagły i pasuje do TIA, diagnostyka musi ruszyć szybko. A gdy sytuacja ostra jest opanowana, trzeba odpowiedzieć na kolejne pytanie: skąd naprawdę wziął się incydent.
Jak potwierdza się związek między PFO a incydentem neurologicznym
Nie rozpoznaję związku między PFO a objawami neurologicznymi wyłącznie na podstawie jednego badania. Najpierw trzeba ustalić, czy rzeczywiście doszło do udaru lub TIA, a potem wykluczyć inne częste przyczyny, takie jak migotanie przedsionków, miażdżyca, rozwarstwienie tętnic czy zaburzenia krzepnięcia. Dopiero wtedy PFO zaczyna mieć większą wagę kliniczną.| Badanie | Co pokazuje | Dlaczego jest potrzebne |
|---|---|---|
| Echokardiografia przezklatkowa z kontrastem | Obecność przecieku i wstępny obraz serca | Często jest pierwszym krokiem i bywa bardzo pomocna przesiewowo |
| Echokardiografia przezprzełykowa | Dokładniejszą anatomię przegrody międzyprzedsionkowej | Pomaga ocenić wielkość PFO i cechy, które zwiększają znaczenie przecieku |
| Transkranialny Doppler z kontrastem | Przeciek prawo-lewy po stronie mózgowej | Dobrze wykrywa przeciek, zwłaszcza gdy badania serca są niejednoznaczne |
| MRI lub CT mózgu i naczyń | Ślad świeżego lub przebytego niedokrwienia | Pomaga potwierdzić, że objawy miały charakter naczyniowy |
| Monitorowanie rytmu serca | Migotanie przedsionków lub inne arytmie | To ważne, bo arytmia bywa prawdziwą przyczyną zatoru |
| USG żył kończyn dolnych | Zakrzepicę żylną | Przydaje się, gdy podejrzewa się źródło skrzepliny w nogach |
Warto pamiętać, że nie ma jednego idealnego badania, które samo zamyka temat. Lekarz zwykle składa obraz z kilku elementów: objawów, badań mózgu, oceny rytmu serca i potwierdzenia przecieku. Jeśli wszystko pasuje do zatoru paradoksalnego, przechodzi się do leczenia, które nie zawsze oznacza zabieg.
Leczenie zależy od tego, czy doszło do udaru, TIA czy tylko znaleziono PFO
To ważne rozróżnienie, bo samo wykrycie PFO nie oznacza jeszcze potrzeby zamykania otworu. U wielu osób wystarczy obserwacja i redukcja ogólnego ryzyka zakrzepowo-zatorowego. Inaczej postępuje się u pacjentów po udarze kryptogennym, czyli takim, którego nie udało się wyjaśnić inną przyczyną.
| Opcja | Kiedy ma sens | Ograniczenia |
|---|---|---|
| Obserwacja i kontrola czynników ryzyka | Gdy PFO jest przypadkowym znaleziskiem i nie było incydentu neurologicznego | Nie usuwa otworu, ale często jest wystarczająca |
| Leki przeciwpłytkowe | Po niektórych epizodach niedokrwiennych lub jako element leczenia przed i po zabiegu | Chronią częściowo, ale nie rozwiązują problemu anatomicznego |
| Leki przeciwkrzepliwe | Gdy istnieje inna silna wskazówka, na przykład zakrzepica żylna lub niektóre trombofilie | Wymagają oceny ryzyka krwawienia |
| Przezskórne zamknięcie PFO | Najczęściej po udarze związanym z PFO, zwykle u pacjentów w wieku 18-60 lat | Nie jest rutynowe przy samych migrenach; po zabiegu trzeba zwykle przyjmować leki przeciwpłytkowe przez kilka miesięcy |
| Operacja kardiochirurgiczna | Rzadko, gdy nie da się wykonać zabiegu przez cewnik | Jest bardziej inwazyjna i dziś stosowana sporadycznie |
W aktualnej praktyce największe znaczenie ma dobrze dobrany pacjent, a nie sam rozmiar otworu. W wybranych przypadkach zamknięcie PFO zmniejsza ryzyko nawrotu udaru, ale nie jest rozwiązaniem dla każdego, kto ma migrenę czy przypadkowo wykryty przeciek. Po zabiegu trzeba też liczyć się z tym, że przejściowo mogą pojawić się kołatania serca, a rzadziej migotanie przedsionków, dlatego kontrola po procedurze nie jest formalnością, tylko częścią leczenia.
Najczęstsze błędy w interpretacji tych objawów
- Przypisywanie każdej migreny, mroczków albo zawrotów głowy PFO.
- Zakładanie, że skoro PFO jest częste, to nigdy nie ma znaczenia klinicznego.
- Ignorowanie TIA tylko dlatego, że objawy minęły po kilku minutach.
- Skupienie się wyłącznie na sercu i pominięcie innych przyczyn zatoru, zwłaszcza migotania przedsionków.
- Bagatelizowanie ryzyka zakrzepicy żył głębokich po długiej podróży, operacji albo unieruchomieniu.
Co warto zrobić, gdy PFO już jest w dokumentacji
Jeśli PFO zostało już wykryte, najważniejsze pytanie brzmi nie „czy je widać”, tylko czy kiedykolwiek doszło do objawu, który mógł być udarem lub TIA. Jeśli tak, potrzebna jest wspólna ocena neurologa i kardiologa, najlepiej z analizą badań obrazowych, rytmu serca i możliwego źródła skrzepu w żyłach. Jeśli nie było żadnych incydentów neurologicznych, zwykle nie ma powodu do panicznego myślenia o zabiegu.
- Zapisz dokładnie, jak wyglądał epizod: czas początku, czas trwania, jednostronność objawów i to, czy ustąpiły całkowicie.
- Jeśli objawy były nagłe, nie czekaj na „następny termin” i zgłoś się pilnie.
- Powiedz lekarzowi o długiej podróży, odwodnieniu, operacji, urazie lub obrzęku nogi przed epizodem.
- Nie oceniaj ryzyka tylko po tym, czy PFO jest „małe” albo „duże” w jednym opisie badania.
Dobrze poprowadzona diagnostyka nie skupia się wyłącznie na otworze w przegrodzie, ale na całym mechanizmie krążenia i źródle zatoru. To właśnie od tego zależy, czy PFO jest tylko przypadkowym znaleziskiem, czy realnym elementem układanki wyjaśniającej objawy neurologiczne.