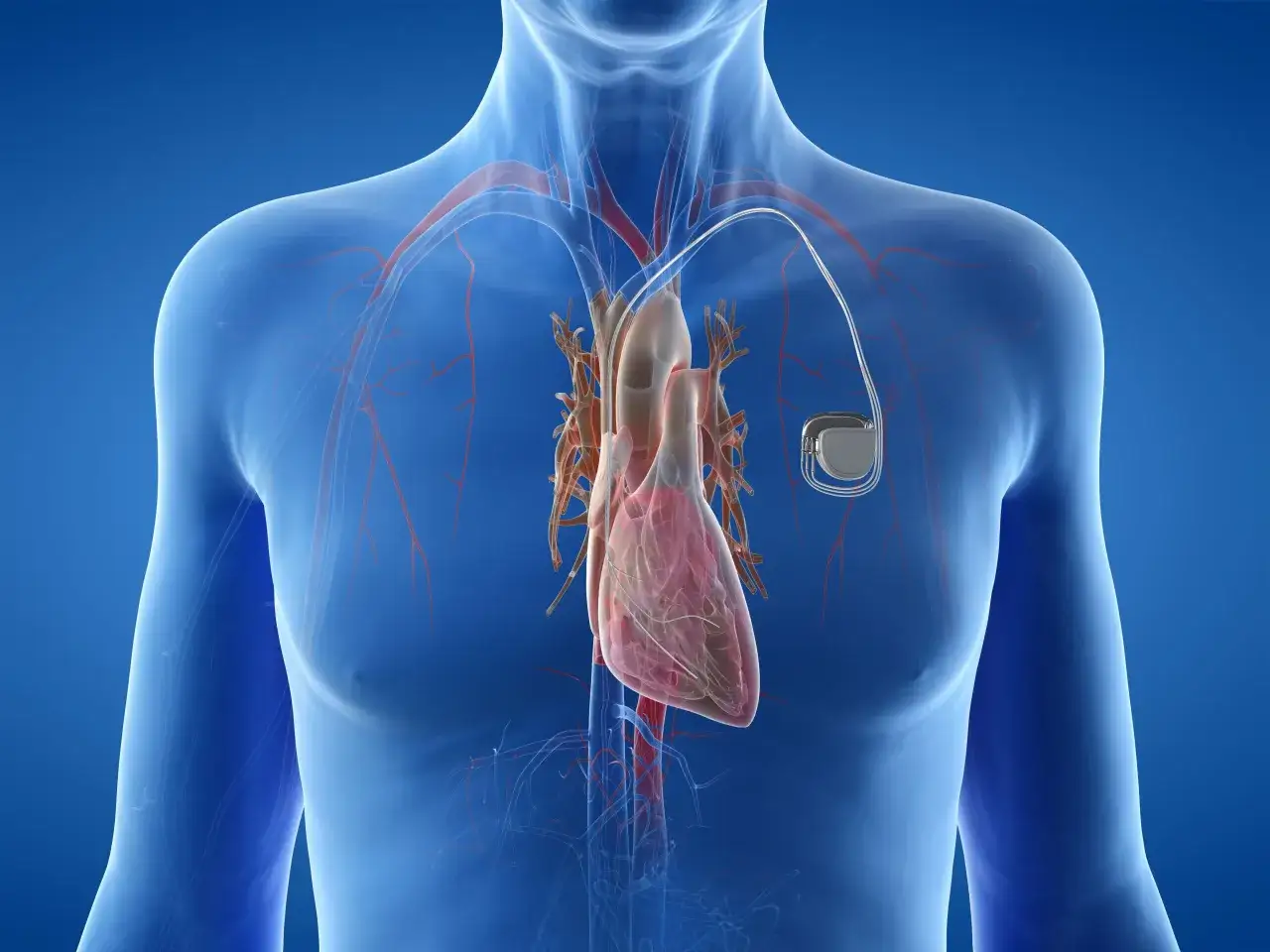
Stymulator serca pomaga wtedy, gdy własny układ przewodzący nie utrzymuje rytmu na bezpiecznym poziomie albo robi to zbyt niestabilnie. W tym tekście wyjaśniam, jak działa takie urządzenie, kiedy naprawdę rozważa się zabieg, jakie badania prowadzą do kwalifikacji i jak wygląda życie po implantacji. Dorzucam też praktyczne wskazówki, które zwykle najbardziej interesują pacjentów: czas procedury, kontrola po wyjściu ze szpitala i najważniejsze ograniczenia w pierwszych tygodniach.
Najważniejsze fakty, które warto zapamiętać
- Urządzenie nie „przyspiesza” serca cały czas, tylko reaguje wtedy, gdy rytm spada zbyt nisko albo pojawiają się pauzy.
- Kwalifikacja do zabiegu opiera się na objawach i badaniach, a nie wyłącznie na samym niskim pulsie.
- Wszczepienie zwykle trwa około 1 godziny, a pobyt w szpitalu często ogranicza się do 1 nocy.
- Po zabiegu przez 4-6 tygodni trzeba oszczędzać ramię po stronie implantu i uważać na gwałtowne ruchy.
- Akumulator działa zwykle przez kilka do kilkunastu lat, a jego wymiana jest prostsza niż pierwsza implantacja.
- Wiele nowszych urządzeń pozwala na rezonans, ale badanie trzeba zawsze wcześniej zgłosić lekarzowi.
Czym jest stymulator i jak przejmuje rytm serca
Ja patrzę na ten zabieg nie jak na „naprawę serca”, ale jak na zabezpieczenie przed zbyt wolnym rytmem albo długimi przerwami w pracy przedsionków i komór. Urządzenie składa się zwykle z generatora impulsów i jednej lub kilku elektrod, które przekazują sygnał do mięśnia sercowego. Gdy serce zwalnia poniżej zaprogramowanego progu albo przestaje przewodzić impuls tak, jak powinno, stymulator wysyła delikatny bodziec elektryczny.
W praktyce oznacza to, że układ nie „pcha” serca na siłę przez cały czas. On po prostu pilnuje, by rytm nie spadał do poziomu, który grozi omdleniem, zawrotami głowy, osłabieniem lub gorszym ukrwieniem narządów. Część modeli potrafi też dostosować pracę do wysiłku, czyli przyspieszać puls wtedy, gdy pacjent zaczyna chodzić szybciej, wchodzi po schodach albo wykonuje większy wysiłek.
To ważne rozróżnienie: stymulator nie jest tym samym co urządzenie do leczenia groźnych tachyarytmii. Jeśli problemem jest zbyt szybki, chaotyczny rytm, lekarz może rozważać zupełnie inne rozwiązanie, na przykład kardiowerter-defibrylator albo ablację. Dzięki temu łatwiej zrozumieć, dlaczego sama nazwa procedury nigdy nie wystarcza do postawienia decyzji. A właśnie od tej decyzji zaczyna się diagnostyka.
Jak lekarz kwalifikuje do zabiegu
Najczęstszy błąd pacjentów polega na tym, że patrzą tylko na wynik pulsu z zegarka albo jednego pomiaru w gabinecie. To za mało. Dla kardiologa liczy się przede wszystkim to, czy zwolniony rytm rzeczywiście tłumaczy objawy i czy nie da się odwrócić przyczyny innym leczeniem, na przykład zmianą leków, wyrównaniem tarczycy albo korektą zaburzeń elektrolitowych.
Jakie objawy najczęściej uruchamiają diagnostykę
Do lekarza zwykle trafiają osoby z omdleniami, zasłabnięciami, zawrotami głowy, przewlekłym osłabieniem, dusznością przy niewielkim wysiłku albo uczuciem „pustki” w klatce piersiowej, kiedy rytm nagle zwalnia. Bywa też tak, że pacjent nie ma bardzo spektakularnych objawów, ale w zapisie pojawiają się długie pauzy albo zaawansowany blok przewodzenia. W takich sytuacjach to badanie, a nie sam opis samopoczucia, przesuwa decyzję w stronę implantacji.
Warto pamiętać o jednym wyjątku: niski puls nie zawsze oznacza chorobę. U osób aktywnych fizycznie, zwłaszcza u dobrze wytrenowanych, spoczynkowa bradykardia może być fizjologiczna. Dlatego w kwalifikacji liczy się kontekst, a nie pojedyncza liczba.
Badania, które najczęściej pomagają w decyzji
W praktyce opieram się na kilku badaniach, które wzajemnie się uzupełniają. Jedno pokazuje zapis rytmu, inne budowę serca, a kolejne pozwalają sprawdzić, czy objawy nasilają się przy wysiłku albo czy nie stoją za nimi inne przyczyny. Taki układ daje dużo lepszy obraz niż sam pomiar tętna.
| Badanie | Po co się je wykonuje | Co może pokazać |
|---|---|---|
| EKG spoczynkowe | Szybka ocena rytmu i przewodzenia | Blok przedsionkowo-komorowy, bradykardię, cechy pauz |
| Holter EKG 24-48 h | Ocena rytmu w codziennych warunkach | Napadowe zwolnienia, pauzy, związki objawów z rytmem |
| ECHO serca | Ocena budowy i funkcji mięśnia sercowego | Niewydolność serca, wady zastawek, zaburzenia kurczliwości |
| Badania krwi | Wykluczenie przyczyn odwracalnych | Zaburzenia elektrolitowe, problemy z tarczycą, infekcję |
| Próba wysiłkowa | Sprawdzenie reakcji rytmu na obciążenie | Chronotropową niewydolność, objawy wysiłkowe |
| Badanie elektrofizjologiczne | Dokładna ocena przewodzenia w wybranych przypadkach | Miejsce i mechanizm zaburzenia rytmu |
Nie każde z tych badań jest potrzebne każdemu pacjentowi. Lekarz dobiera je tak, by potwierdzić lub wykluczyć konkretne zaburzenie przewodzenia. To właśnie dlatego diagnostyka przed implantacją bywa bardziej rozbudowana, niż pacjenci zakładają na początku. Gdy obraz jest już jasny, można przejść do samego zabiegu.
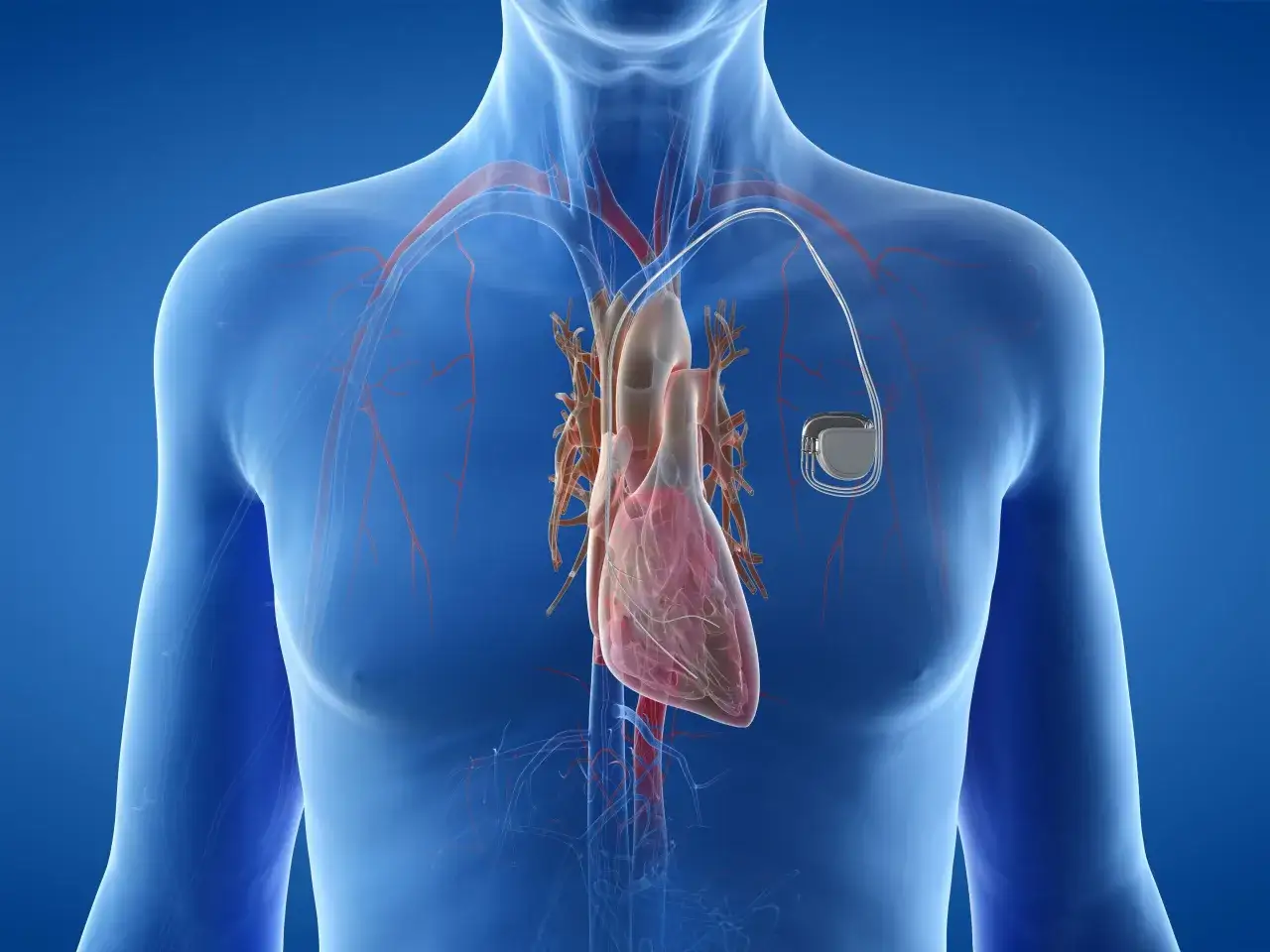
Jak przebiega zabieg i czego spodziewać się po nim
W większości przypadków implantację wykonuje się w znieczuleniu miejscowym, czasem z lekkim uspokojeniem. Skóra pod obojczykiem jest znieczulana, a lekarz wprowadza elektrody przez żyłę do serca, po czym umieszcza generator pod skórą lub pod mięśniem w okolicy klatki piersiowej. Całość zwykle trwa około godziny, choć przy bardziej złożonych układach albo dodatkowych procedurach może potrwać dłużej.
- Najpierw zespół sprawdza wskazania, wyniki badań i leki, zwłaszcza przeciwkrzepliwe.
- Następnie przygotowuje się miejsce implantacji i zakłada dostęp do żyły.
- Elektrody są pozycjonowane pod kontrolą obrazu i testowane przed podłączeniem do generatora.
- Na końcu urządzenie zamyka się w „kieszeni” pod skórą, a rana zostaje zabezpieczona opatrunkiem.
Po zabiegu zwykle wykonuje się kontrolne badanie, często także zdjęcie klatki piersiowej, żeby potwierdzić prawidłowe położenie elektrod i wykluczyć wczesne powikłania. Wiele osób zostaje w szpitalu jedną noc, choć czasem wypis następuje tego samego dnia. Przez pierwsze 48 godzin może utrzymywać się ból, tkliwość i zasinienie, a to jest zwykle normalne, o ile objawy stopniowo słabną.
Najbardziej praktyczna zasada na ten okres jest prosta: nie przeciążać ręki po stronie wszczepienia przez 4-6 tygodni. Chodzi zwłaszcza o podnoszenie ręki wysoko nad głowę, dźwiganie ciężkich rzeczy i gwałtowne ruchy. To właśnie ten etap decyduje o tym, czy elektrody będą stabilne i czy gojenie przebiegnie bez zbędnych komplikacji.
Jakie są rodzaje urządzeń i kiedy które ma sens
Nie każdy stymulator wygląda i działa tak samo. W zależności od choroby serca, wieku pacjenta, oczekiwanej aktywności i ryzyka powikłań lekarz może wybrać układ z jedną, dwiema lub większą liczbą elektrod, a czasem także wariant bezprzewodowy. Z punktu widzenia pacjenta najważniejsze jest nie samo nazewnictwo, ale to, jakiego problemu dany system ma pilnować.
| Rodzaj | Najczęstsze zastosowanie | Plusy | Ograniczenia |
|---|---|---|---|
| Jednojamowy | Gdy trzeba stymulować jedną komorę lub jedno przedsionek, zależnie od wskazania | Prostszy układ, mniej elementów | Mniej elastyczny niż system dwujamowy |
| Dwujamowy | Najczęściej przy zaburzeniach przewodzenia i chorobie węzła zatokowego | Lepsza synchronizacja pracy przedsionków i komór | Więcej elektrod, bardziej złożony system |
| Bezelektrodowy | U wybranych pacjentów, szczególnie gdy trzeba ograniczyć ryzyko infekcji lub unikać klasycznej „kieszeni” pod skórą | Brak tradycyjnych elektrod, mniejsze ryzyko części powikłań | Nie jest odpowiedni dla każdego i ma węższy zakres zastosowań |
| CRT-P | U części chorych z niewydolnością serca i zaburzoną synchronią skurczu | Może poprawiać wydolność i komfort życia | To bardziej zaawansowany układ, nie zastępuje klasycznego stymulatora w każdej sytuacji |
Tu właśnie pojawia się ważna granica: nie każdy pacjent z wolnym tętnem potrzebuje „najbardziej nowoczesnego” urządzenia. Czasem prostszy system jest wystarczający i bardziej sensowny klinicznie. Z kolei przy niewydolności serca zwykły układ może być za mało skuteczny i wtedy lekarz myśli o resynchronizacji. Tę różnicę dobrze mieć w głowie, bo od niej zależy dalsze życie z implantem.
Jak żyje się z implantem na co dzień
Po okresie gojenia większość pacjentów wraca do normalnej aktywności zaskakująco sprawnie. Chodzenie, lekkie ćwiczenia, praca biurowa i codzienne obowiązki są zazwyczaj możliwe, gdy lekarz potwierdzi, że rana się zagoiła, a parametry urządzenia są prawidłowe. U części osób przydatny jest też monitoring zdalny, który pozwala ośrodkowi kontrolować funkcję urządzenia bez częstych wizyt stacjonarnych.
Najczęściej przypominam o kilku zasadach praktycznych. Po pierwsze, trzeba zgłaszać każdy planowany rezonans, zabieg operacyjny albo procedurę z użyciem silnych pól magnetycznych. Po drugie, warto mieć zapisane dane modelu urządzenia i nazwę ośrodka prowadzącego kontrole. Po trzecie, akumulator nie kończy pracy nagle. Urządzenie jest monitorowane i zanim bateria się wyczerpie, zwykle pojawia się czas na planową wymianę.
Jeśli chodzi o trwałość, nowoczesne systemy działają najczęściej przez 5-15 lat, zależnie od modelu i tego, jak intensywnie pracują. Pierwsza kontrola po implantacji odbywa się zwykle po kilku tygodniach, a później zazwyczaj regularnie co kilka miesięcy lub według harmonogramu wyznaczonego przez poradnię. Wymiana samego generatora jest mniej obciążająca niż pierwszy zabieg, bo elektrody często pozostają na miejscu.
Warto też pamiętać o rezonansie. Niektóre nowsze urządzenia są kompatybilne z MRI, ale to zawsze musi być potwierdzone dla konkretnego modelu i konkretnego układu. Sam fakt, że ktoś ma implant, nie zamyka automatycznie drogi do rezonansu, ale wymaga wcześniejszego uzgodnienia i odpowiedniego przygotowania. To jeden z tych tematów, które pacjenci często bagatelizują, a potem mają problem przy kolejnych badaniach.
Jakie ryzyka i objawy alarmowe trzeba brać serio
Sam zabieg jest uznawany za stosunkowo bezpieczny, ale jak każda procedura inwazyjna ma swoje ograniczenia i powikłania. Najczęściej chodzi o krwiak, infekcję, przemieszczenie elektrody, odbarczenie odmy opłucnowej albo ból i obrzęk w okolicy implantu. W praktyce ryzyko jest małe, ale nie zerowe, dlatego po zabiegu pacjent powinien wiedzieć, na co zwracać uwagę.
| Objaw | Dlaczego jest ważny |
|---|---|
| Gorączka, zaczerwienienie, rosnący ból rany | Może sugerować infekcję miejsca implantacji |
| Silna duszność lub ból w klatce piersiowej | Wymaga pilnej oceny, bo może oznaczać wczesne powikłanie po zabiegu |
| Omdlenie, nasilone zawroty głowy, skrajne osłabienie | Może świadczyć o nieskutecznej stymulacji albo problemie z rytmem |
| Obrzęk ramienia po stronie implantu | Wymaga sprawdzenia pod kątem zakrzepicy lub ucisku w obrębie naczyń |
| Wyraźne kołatanie albo uczucie „przeskakiwania” rytmu | Może oznaczać potrzebę kontroli ustawień albo elektrod |
Jeżeli coś budzi niepokój, nie czekałbym „aż przejdzie samo”. W przypadku świeżego zabiegu szybki kontakt z ośrodkiem ma większą wartość niż późniejsze tłumaczenie się z opóźnienia. To jedna z tych sytuacji, w których ostrożność naprawdę się opłaca. A przed samą implantacją jest jeszcze kilka rzeczy, które warto dobrze ustawić z lekarzem.
Co dobrze ustalić z kardiologiem przed decyzją o implantacji
Przed zabiegiem nie zatrzymuję się na pytaniu, czy „trzeba wszczepić urządzenie”, tylko dopytuję o szczegóły, bo one mają znaczenie dla późniejszego komfortu i bezpieczeństwa. Dobrze jest wiedzieć, jaka jest dokładna przyczyna zwolnienia rytmu, czy problem można częściowo odwrócić, jaki typ systemu ma największy sens i jak będzie wyglądała kontrola po wyjściu ze szpitala. To są pytania praktyczne, a nie formalne.
- czy zaburzenie rytmu wynika z węzła zatokowego, bloku przewodzenia, leków czy innej przyczyny;
- czy planowany układ będzie jedno- czy dwujamowy, a może bezelektrodowy;
- czy urządzenie można bezpiecznie badać w MRI i na jakich warunkach;
- jak często będą potrzebne kontrole i czy dostępny jest nadzór zdalny;
- co zrobić z lekami przeciwkrzepliwymi i innymi preparatami przed zabiegiem;
- jak rozpoznać objawy alarmowe po wypisie i gdzie zgłaszać niepokojące sygnały.
Takie ustalenia bardzo skracają późniejszą niepewność. W praktyce najbardziej pomocna jest jasna odpowiedź na proste pytanie: co ten zabieg ma poprawić i czego pacjent może się po nim realnie spodziewać. Jeśli to jest dobrze omówione, decyzja staje się dużo łatwiejsza, a sam okres po implantacji mniej stresujący.
Stymulator serca to nie „ostatnia deska ratunku”, tylko precyzyjne narzędzie stosowane wtedy, gdy zaburzenia przewodzenia zaczynają realnie zagrażać bezpieczeństwu albo jakości życia. Najważniejsze są dobrze postawione wskazania, właściwy dobór urządzenia i rozsądna opieka po zabiegu. Jeśli te trzy elementy są dopięte, większość pacjentów szybko wraca do codzienności, a sam implant staje się po prostu stałym, niewidocznym wsparciem pracy serca.