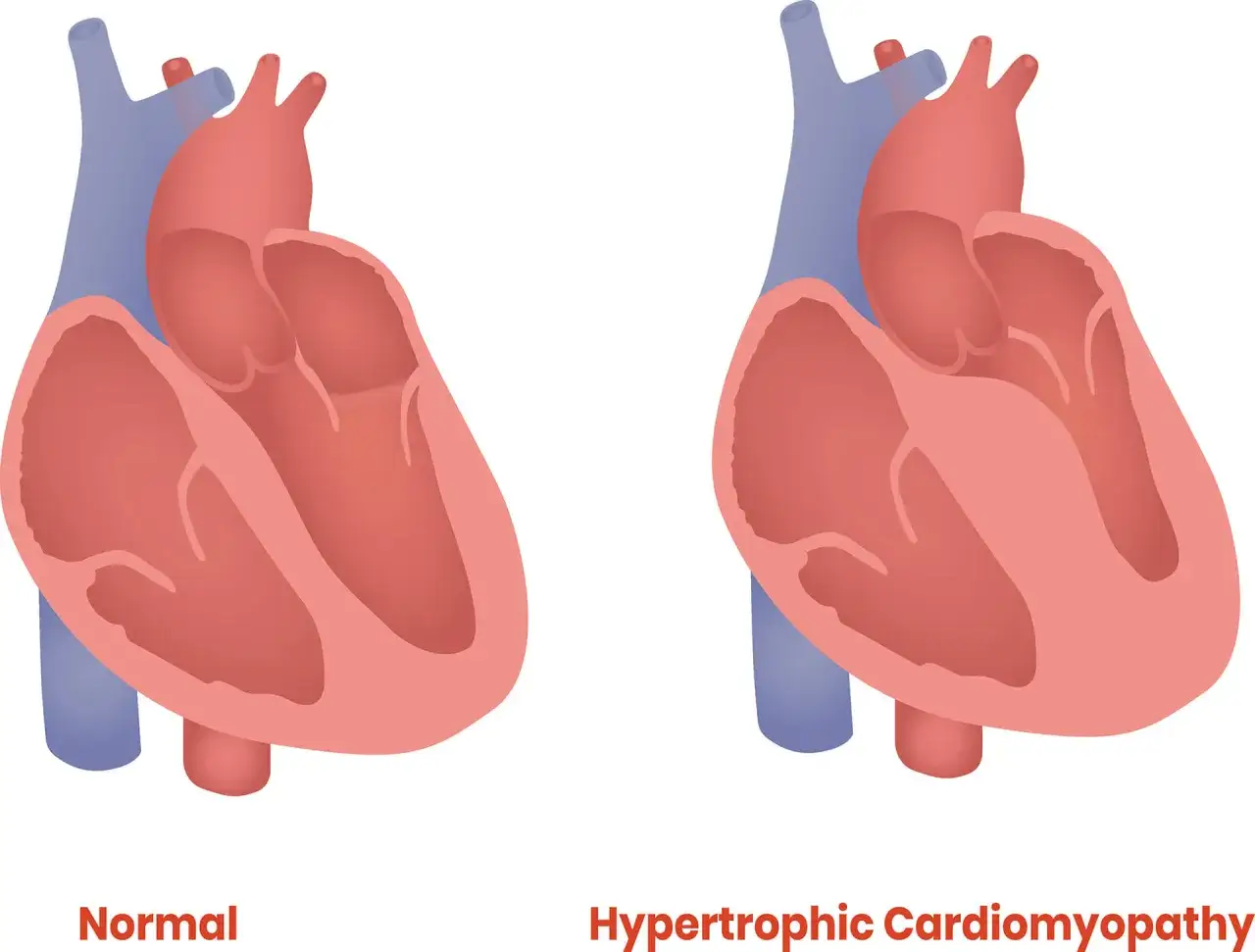
Rokowanie w kardiomiopatii przerostowej nie jest z góry przesądzone i właśnie to jest najważniejsza wiadomość dla pacjenta. U większości chorych da się utrzymać dobrą jakość życia, a nierzadko także normalną długość życia, ale są sytuacje, w których trzeba działać szybciej: przy omdleniach, zaburzeniach rytmu, nasilonej przeszkodzie w drodze odpływu lewej komory albo cechach bliznowacenia mięśnia sercowego. Poniżej pokazuję, od czego naprawdę zależy długoterminowy przebieg choroby i które decyzje wpływają na bezpieczeństwo najbardziej.
Najważniejsze fakty o rokowaniu, które warto znać od razu
- Większość pacjentów z HCM ma dobre rokowanie, a normalna długość życia jest realna przy właściwej kontroli.
- Na wynik najbardziej wpływają: omdlenia, wywiad rodzinny nagłego zgonu, nieutrwalone częstoskurcze komorowe, migotanie przedsionków, stopień zwężenia drogi odpływu i blizna w rezonansie.
- Echo serca, Holter i rezonans są ważniejsze niż pojedynczy objaw, bo pokazują, czy choroba jest stabilna czy zaczyna być ryzykowna.
- Leczenie nie służy tylko łagodzeniu objawów, ale też zmniejszaniu ryzyka arytmii, udaru i niewydolności serca.
- Aktywność fizyczna nie musi być zakazana, ale intensywny sport i ciężka praca wymagają indywidualnej oceny.
- Kontrola rodziny i badania genetyczne pomagają wykryć osoby zagrożone, zanim pojawią się objawy.
Żeby dobrze zrozumieć te punkty, trzeba rozbić temat na kilka konkretnych pytań: co oznacza dobre rokowanie, kiedy trzeba się niepokoić i jak wyglądają decyzje podejmowane w gabinecie kardiologicznym.
Od czego naprawdę zależy rokowanie
Nie patrzę na kardiomiopatię przerostową jak na jedną chorobę o jednym scenariuszu. Inaczej wygląda osoba z przypadkowo wykrytą, stabilną postacią nieobturacyjną, a inaczej pacjent z omdleniami i istotnym gradientem w drodze odpływu lewej komory. W praktyce rokowanie tworzy suma kilku elementów: objawów, arytmii, stopnia pogrubienia ściany, funkcji lewej komory, blizny w rezonansie oraz wywiadu rodzinnego.
| Co zwykle uspokaja | Co podnosi czujność |
|---|---|
| Brak objawów albo tylko niewielka duszność przy dużym wysiłku | Omdlenia, zwłaszcza podczas wysiłku lub tuż po nim |
| Nieobturacyjna postać choroby, bez dużego gradientu w LVOT | Znaczna przeszkoda w drodze odpływu lewej komory, czyli LVOT |
| Brak migotania przedsionków i brak nieutrwalonych częstoskurczów komorowych | Migotanie przedsionków, NSVT, czyli nieutrwalony częstoskurcz komorowy |
| Brak rozległej blizny w rezonansie serca | Rozległe późne wzmocnienie po gadolinie, czyli LGE, oraz apical aneurysm |
| Zachowana frakcja wyrzutowa lewej komory | Spadek frakcji wyrzutowej poniżej 50% |
| Brak nagłych zgonów sercowych w najbliższej rodzinie | Obciążony wywiad rodzinny, zwłaszcza nagły zgon sercowy |
To dlatego dwa wyniki echokardiografii mogą wyglądać podobnie, a klinicznie oznaczać zupełnie inny poziom ryzyka. Z takiego rozróżnienia wynika kolejne pytanie, jak choroba zachowuje się w czasie i kiedy przebieg jest spokojny, a kiedy zaczyna się komplikować.
Jak wygląda przebieg choroby w praktyce
Łagodny przebieg
U sporej części chorych kardiomiopatia przerostowa przez lata daje niewiele objawów albo w ogóle ich nie daje. Właśnie w tej grupie rokowanie bywa bardzo dobre, a największe znaczenie ma regularna kontrola, żeby nie przegapić momentu, w którym choroba zmienia charakter. Na poziomie populacyjnym roczne ryzyko nagłego zgonu sercowego w HCM szacuje się na około 0,8%, ale to tylko średnia, która niewiele mówi o pojedynczej osobie.
W praktyce najbezpieczniej czują się pacjenci, u których nie ma omdleń, nie stwierdza się istotnych arytmii w Holterze, a rezonans nie pokazuje rozległej blizny. Taki obraz nie zwalnia z obserwacji, ale pozwala prowadzić życie znacznie bliższe normie niż wielu osobom się wydaje.
Postać obturacyjna z dusznością i spadkiem wydolności
Gorzej rokowanie wygląda wtedy, gdy przerośnięta przegroda utrudnia odpływ krwi z lewej komory. Wtedy pojawia się duszność, ból w klatce piersiowej, kołatania serca albo spadek tolerancji wysiłku, a objawy często nasilają się przy odwodnieniu, gorącu lub intensywnym wysiłku. Sama obecność zwężenia nie oznacza jeszcze dramatycznego scenariusza, ale zwykle wymaga bardziej aktywnego leczenia.
Z mojego punktu widzenia to właśnie ta grupa najwięcej zyskuje na dobrze dobranej terapii, bo usunięcie lub zmniejszenie przeszkody w drodze odpływu lewej komory potrafi istotnie poprawić samopoczucie i ograniczyć kolejne hospitalizacje.
Przeczytaj również: Kołatanie serca - stres czy choroba? Dowiedz się, kiedy reagować
Choroba bardziej zaawansowana
Najwięcej uwagi wymaga sytuacja, w której pojawiają się arytmie, zwłaszcza migotanie przedsionków, lub spada frakcja wyrzutowa lewej komory poniżej 50%. Wtedy mówimy już nie tylko o przerostowej budowie serca, ale o chorobie, która zaczyna wpływać na jego funkcję. W takiej sytuacji rośnie ryzyko niewydolności serca, a decyzje terapeutyczne stają się bardziej złożone.
Właśnie tu widać, że rokowanie nie zależy od jednej liczby ani od jednego objawu. Potrzebna jest szersza ocena, a ta zaczyna się od badań, które pokazują ryzyko bardziej precyzyjnie niż sam wywiad.
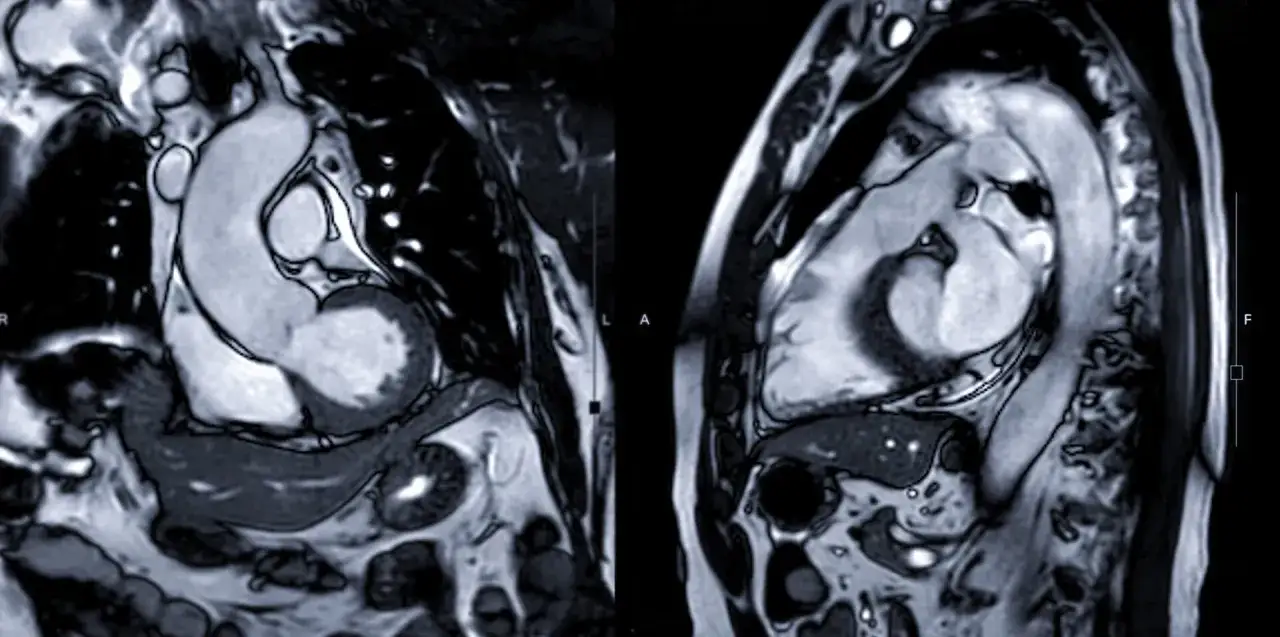
Jak lekarze oceniają ryzyko nagłych powikłań
Nie opieram decyzji na jednym badaniu. Najlepiej działa połączenie wywiadu, EKG, Holtera, echokardiografii i rezonansu serca, bo każdy z tych testów pokazuje inny fragment układanki. Dopiero razem pozwalają odpowiedzieć na pytanie, czy pacjent należy do grupy niskiego, pośredniego czy wyższego ryzyka.
| Badanie | Co pokazuje | Dlaczego ma znaczenie dla rokowania |
|---|---|---|
| Echokardiografia | Grubość ścian, gradient w LVOT, wielkość lewego przedsionka, funkcję skurczową | Pomaga ocenić, czy choroba jest obturacyjna i czy serce zaczyna pracować mniej efektywnie |
| Holter 24-48 godzin | Nieutrwalone częstoskurcze komorowe, migotanie przedsionków, inne arytmie | Wykrywa zaburzenia rytmu, które mogą zwiększać ryzyko nagłych powikłań lub udaru |
| Rezonans serca | Bliznę mięśnia sercowego, czyli LGE, apical aneurysm i spadek frakcji wyrzutowej | Pokazuje zaawansowanie choroby i zakres włóknienia, które sprzyja arytmiom |
| Próba wysiłkowa | Tolerancję wysiłku i objawy wywoływane ruchem | Ujawnia ukrytą obturację i pomaga bezpiecznie dobrać aktywność |
| Wywiad rodzinny i genetyka | Ryzyko dziedziczenia i obciążenie rodzinne | Pomaga wyłapać osoby, które powinny być obserwowane wcześniej i dokładniej |
W modelu ESC do oceny 5-letniego ryzyka uwzględnia się m.in. wiek, wywiad rodzinny nagłego zgonu, niewyjaśnione omdlenie, NSVT, maksymalną grubość ściany lewej komory, gradient w LVOT i średnicę lewego przedsionka. W rezonansie szczególną uwagę zwraca rozległe LGE, zwykle definiowane jako obejmujące 15% lub więcej masy lewej komory. Nie oznacza to, że sam wynik przesądza o losie pacjenta, ale wyraźnie przesuwa punkt ciężkości w stronę bliższej obserwacji i mocniejszego leczenia.
Gdy ryzyko jest już lepiej zdefiniowane, sensownie przejść do pytania, co faktycznie poprawia rokowanie, a nie tylko zapis w opisie badania.
Leczenie, które realnie poprawia długoterminowy wynik
W HCM leczenie ma dwa cele jednocześnie: zmniejszyć objawy i ograniczyć ryzyko powikłań. Nie lubię uproszczenia, że wystarczy jedna tabletka albo jeden zabieg. W rzeczywistości terapię dobiera się do mechanizmu problemu, czyli do tego, czy dominuje obturacja, arytmia, czy ryzyko nagłego zdarzenia.
- Leki pierwszego wyboru to zwykle beta-blokery, a u części chorych także werapamil lub diltiazem. Zmniejszają duszność, kołatania i ból w klatce piersiowej, ale nie zawsze wystarczają, gdy gradient w LVOT jest duży.
- Inhibitory miozyny są nowocześniejszą opcją dla wybranych pacjentów z obturacyjną postacią choroby. Ich rola polega na zmniejszeniu nadmiernej kurczliwości i złagodzeniu przeszkody w odpływie krwi, ale wymagają ścisłej kwalifikacji i monitorowania.
- Zabiegi redukujące przegrodę, czyli chirurgiczna miektomia albo ablacja alkoholowa, są rozważane, gdy objawy utrzymują się mimo leczenia farmakologicznego albo gdy obturacja jest ciężka. W doświadczonych ośrodkach potrafią bardzo skutecznie poprawić jakość życia.
- ICD, czyli wszczepialny kardiowerter-defibrylator, nie leczy samej choroby, ale może uratować życie u osób z wyższym ryzykiem groźnych arytmii. Decyzja o jego implantacji zależy od wielu czynników, a nie od jednego wyniku.
- Przeciwkrzepliwe leczenie przy migotaniu przedsionków jest szczególnie ważne, bo w HCM ryzyko udaru jest na tyle istotne, że antykoagulacja bywa traktowana jako standard niezależnie od klasycznej skali CHA2DS2-VASc.
W aktualnych wytycznych AHA i ESC mocno podkreśla się, że najlepiej wyniki osiągają pacjenci prowadzeni w ośrodkach mających doświadczenie z HCM. To właśnie tam najłatwiej połączyć leczenie objawowe, ocenę ryzyka nagłego zgonu sercowego i decyzje o zabiegach, jeśli są potrzebne. Z tak dobranego leczenia wynika kolejne ważne pytanie: jak żyć na co dzień, żeby nie zawęzić życia bardziej niż trzeba.
Ruch, praca i codzienne decyzje bez niepotrzebnych ograniczeń
Jeszcze kilka lat temu wiele osób słyszało, że przy kardiomiopatii przerostowej najlepiej unikać właściwie każdego wysiłku. Dzisiaj wiemy, że to zbyt proste podejście. Aktualne dane pokazują, że zdrowa aktywność rekreacyjna, nawet o umiarkowanej intensywności, nie musi zwiększać ryzyka arytmii w krótkiej obserwacji, a najważniejsza staje się indywidualna rozmowa z kardiologiem.
- Rekreacyjny ruch zwykle jest wskazany, jeśli nie nasila objawów i nie wywołuje omdleń, bólu w klatce ani wyraźnych kołatań.
- Sport wyczynowy lub bardzo intensywny trening wymaga osobnej oceny, a czasem testu wysiłkowego i rozmowy o ryzyku wprost, bez automatycznych zakazów i bez sztucznego uspokajania.
- Praca fizyczna bywa możliwa, ale jej tolerancja zależy od objawów, stopnia obturacji i obecności arytmii.
- Odwodnienie, przegrzanie i ignorowanie objawów potrafią pogorszyć tolerancję wysiłku szybciej, niż wielu pacjentów się spodziewa.
- Przerwanie aktywności jest konieczne przy zawrotach głowy, omdleniu, bólu w klatce piersiowej, nagłej duszności lub bardzo nierównym tętnie.
W praktyce oznacza to tyle: nie chodzi o życie w bańce ograniczeń, tylko o mądre ustawienie granic. Gdy to się uda, następny ważny obszar dotyczy rodziny, bo HCM bardzo często nie kończy się na jednym pacjencie.
Rodzina, genetyka i kontrola, która naprawdę ma znaczenie
Kardiomiopatia przerostowa często ma podłoże dziedziczne, więc ocena rokowania nie dotyczy wyłącznie osoby już zdiagnozowanej. W aktualnych zaleceniach podkreśla się, że badania przesiewowe u krewnych pierwszego stopnia mogą zaczynać się w każdym wieku, a przydaje się do tego wywiad rodzinny, EKG, echo serca i czasem test genetyczny.
Z mojego punktu widzenia test genetyczny nie jest celem samym w sobie. Ma sens wtedy, gdy pomaga uporządkować obserwację rodziny, wyłapać osoby wymagające kontroli wcześniej niż zwykle i uniknąć fałszywego poczucia bezpieczeństwa. Jeśli wykryto wariant patogenny, warto też pamiętać, że jego interpretacja może się zmieniać, dlatego specjalistyczne ośrodki okresowo weryfikują takie wyniki.
W codziennej praktyce kontrola u chorego z HCM często obejmuje EKG, echo i Holter, a u osób bez cech wysokiego ryzyka monitorowanie rytmu bywa powtarzane co 1-2 lata. U dzieci i nastolatków ocena ryzyka jest bardziej złożona, więc najlepiej prowadzić ją w miejscu, które ma doświadczenie także z młodszymi pacjentami. To prowadzi do ostatniego ważnego tematu, czyli objawów, których nie wolno przeczekać.
Sygnały, których nie warto przeczekać
Są sytuacje, w których nie chodzi już o rutynową kontrolę, tylko o szybką zmianę planu leczenia. U pacjenta z HCM nie bagatelizuję szczególnie takich sygnałów:
- omdlenie lub stan przedomdleniowy, zwłaszcza podczas wysiłku albo zaraz po nim;
- nowy lub narastający ból w klatce piersiowej;
- wyraźny spadek tolerancji wysiłku, który pojawił się w krótkim czasie;
- bardzo szybkie albo nierówne tętno, szczególnie jeśli towarzyszy mu duszność;
- obrzęki nóg, duszność w nocy lub konieczność spania na większej liczbie poduszek;
- świeżo rozpoznane migotanie przedsionków lub inna nowa arytmia.
Jeśli takie objawy pojawiają się po raz pierwszy, nasilają się albo występują podczas wysiłku, potrzebna jest pilna ocena kardiologiczna, a przy omdleniu z bólem w klatce piersiowej lub dusznością także szybka pomoc medyczna. Samo wystąpienie objawu nie musi oznaczać złego scenariusza, ale zwykle oznacza, że trzeba zmienić sposób prowadzenia choroby. Z tego punktu najbliżej już do praktycznych ustaleń na kolejną wizytę.
Co warto ustalić z kardiologiem przy najbliższej kontroli
Jeśli miałbym wskazać jedną rzecz, która najbardziej porządkuje rokowanie, byłby to dobrze zapisany plan kontroli. Pacjent powinien wyjść z gabinetu z odpowiedzią na kilka prostych pytań, a nie tylko z listą wyników.
- Jaki jest mój poziom ryzyka w najbliższych latach?
- Czy potrzebuję rezonansu serca, Holtera albo próby wysiłkowej?
- Jak często mam wracać na echo i kontrolę rytmu?
- Jaką aktywność fizyczną mogę utrzymać bezpiecznie?
- Czy ktoś z mojej rodziny powinien już rozpocząć badania?
W kardiomiopatii przerostowej dobra wiadomość jest taka, że współczesna medycyna potrafi bardzo dużo: część chorych wymaga tylko obserwacji, inni leczenia ukierunkowanego, ale u większości da się połączyć bezpieczeństwo z normalnym życiem. Najwięcej zmienia nie strach, lecz regularna kontrola i decyzje oparte na ryzyku, nie na samym słowie „kardiomiopatia”.